
La ventilación mecánica de protección temprana es clave para lograr resultados respecto al SDRA
El estudio Lungsafe demostró que la ventilación de protección no se aplica de forma sistemática, lo que refleja la necesidad de contar con herramientas a pie de cama más accesibles y eficaces para identificar el pulmón en riesgo [1]. Este importante estudio concluyó que el SDRA no se detecta ni se trata lo suficiente y que todavía está asociado a una tasa de mortalidad elevada.
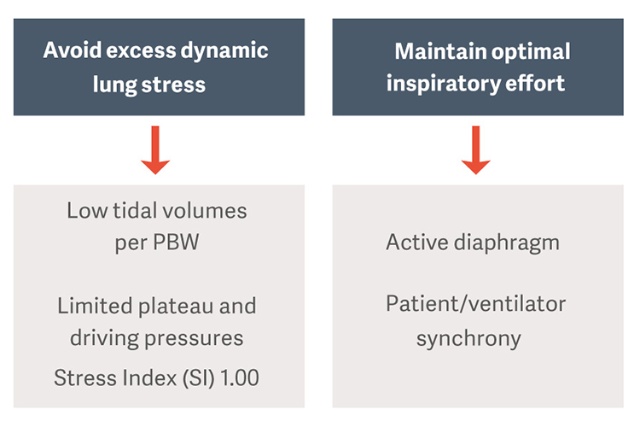
¿Cómo evitar el estrés pulmonar dinámico excesivo y lesiones en el diafragma?
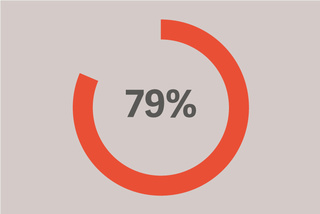
De los pacientes con SDRA lo desarrollaron en las primeras 48 horas de ventilación invasiva.
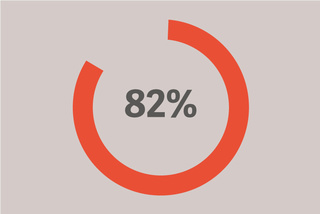
Recibieron una PEEP inferior a 12.
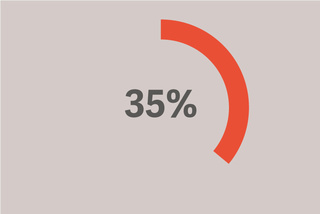
Recibieron un volumen corriente superior a 8 ml/kg de PBW.
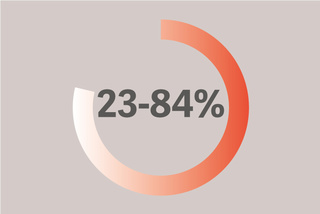
Sufre de debilidad del diafragma asociada con malos resultados.
Consulte la referencia [1]
Ventilación de protección pulmonar y del diafragma
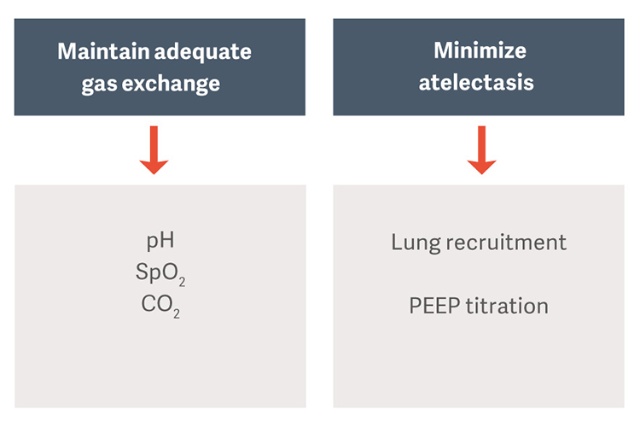
El objetivo de la ventilación mecánica en pacientes con SDRA es mantener el intercambio de gases a la vez que se evitan complicaciones como las lesiones pulmonares inducidas por la ventilación (VILI), la neumonía asociada a la ventilación (VAP) o la disfunción del diafragma inducida por la ventilación (VIDD).[2]
Las estrategias de ventilación de protección propuestas como estándar en la asistencia médica prescriben volúmenes corrientes bajos por peso corporal previsto (PBW) y presiones limitadas de pausa e impulso para reducir el riesgo de lesiones pulmonares inducidas por la ventilación (VILI) [3].
Una detección a tiempo y una rápida adherencia a la ventilación de protección pueden ser importantes para reducir al máximo la mortalidad en la UCI de pacientes con SDRA[4].
La presión de impulso
La presión de impulso (ΔP) es una medición indirecta de la tensión pulmonar. Se ha definido como la relación entre el volumen corriente y la distensibilidad total del sistema respiratorio (ΔP = VT/CRS), y puede calcularse periódicamente en pacientes que no realizan esfuerzos inspiratorios restando la PEEP a la presión de pausa menos (ΔP = Ppausa - PEEP).
Amato et al. identificaron la ΔP como el principal determinante de la lesión pulmonar inducida por la ventilación (VILI) y el parámetro de ventilación más estrechamente relacionado con la mortalidad, especialmente con valores de ΔP >14 cm H2O[1][3]. El objetivo de la ΔP como medio para minimizar las lesiones pulmonares parece ser un enfoque razonable para mejorar los resultados de los pacientes.
Volumen corriente de 6 ml/kg de PBW de protección
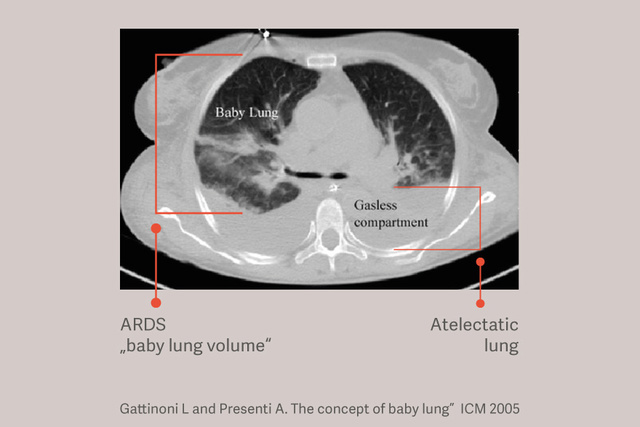
Los pacientes con SDRA tienen atelectasia dependiente, y esta atelectasia agrava las lesiones pulmonares durante la ventilación mecánica al reducir el tamaño del pulmón disponible para la ventilación corriente y aumentar el estrés pulmonar, incluso cuando se utilizan volúmenes corriente «seguros».[6]
Enfoque de pulmón abierto (OLA)
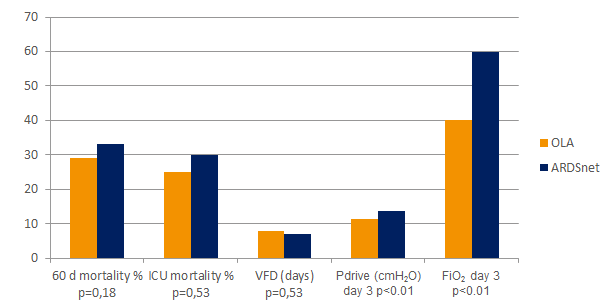
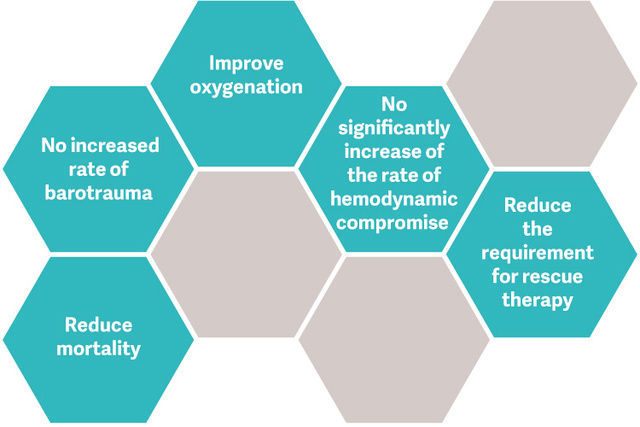
El enfoque de pulmón abierto (OLA, por sus siglas en inglés), incluidas las maniobras de reclutamiento pulmonar y el ajuste de PEEP, puede mejorar significativamente la oxigenación, a la vez que reduce las lesiones pulmonares.[2][6] En el ensayo de OLA, se mejoró la oxigenación y la presión de impulso, sin efectos perjudiciales sobre la mortalidad, los días sin ventilador o el barotrauma[7]. Este ensayo también mostró una de las tasas de mortalidad más bajas registradas en pacientes con SDRA establecido: 25 %.
Referencia gráfica [7]
¿Son útiles las maniobras de reclutamiento pulmonar (RM)?
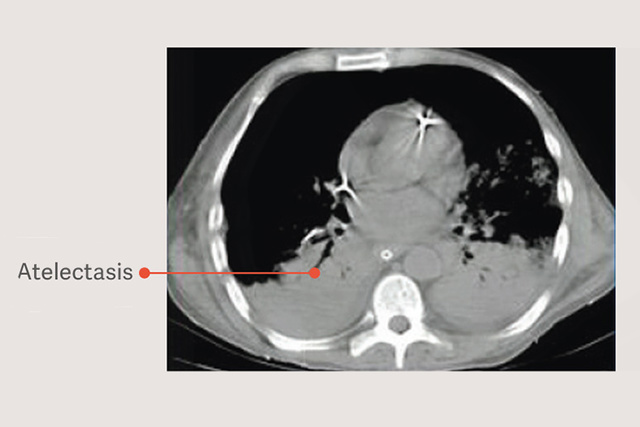
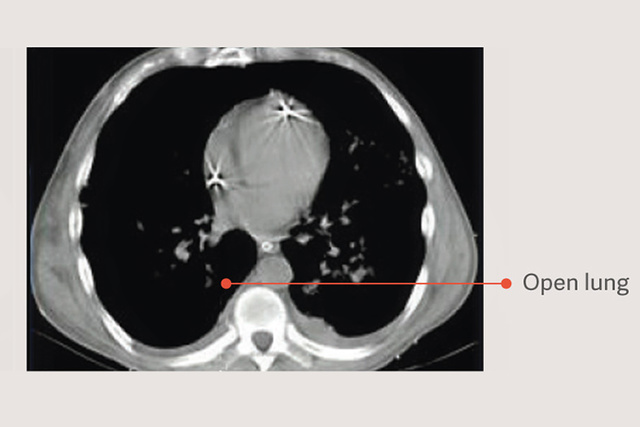
Maniobras de reclutamiento en estrategias de ventilación
Una reciente revisión sistemática y metaanálisis de ensayos aleatorizados en los que se compararon las estrategias de ventilación mecánica con y sin RM mostró que las RM eran seguras y se toleraban bien[8].
Esfuerzos inspiratorios óptimos y protección del diafragma
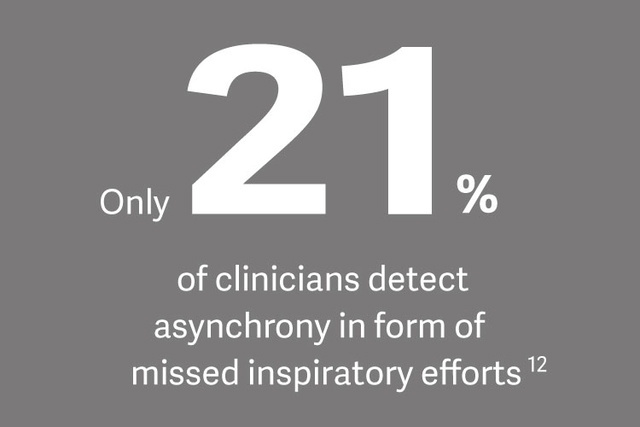
¿Por qué proteger el diafragma?
La debilidad del diafragma es prevalente (23-84 %) en pacientes de la UCI y está asociado de manera sistemática con resultados deficientes[12]. El 29 % de los pacientes experimentan un fallo de desconexión debido a la disfunción del diafragma y esto amplía el tiempo necesario de ventilación mecánica hasta en 16 días[13].
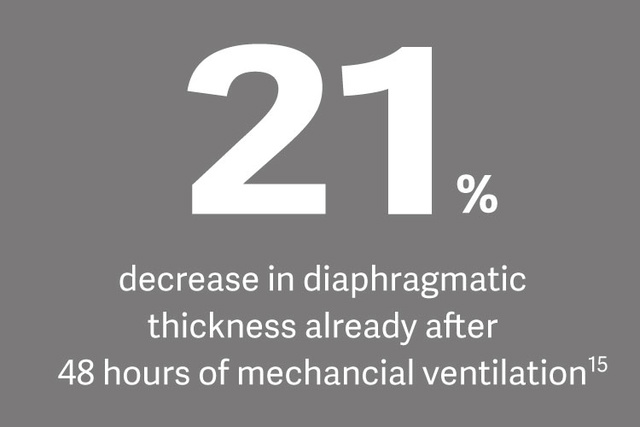
Monitorización de Edi
La prevención de la atrofia por desuso y el gran esfuerzo respiratorio son la piedra angular de la ventilación mecánica con protección del diafragma, que propone la monitorización de Edi como método para abordar la carga fisiológica del diafragma. [14]
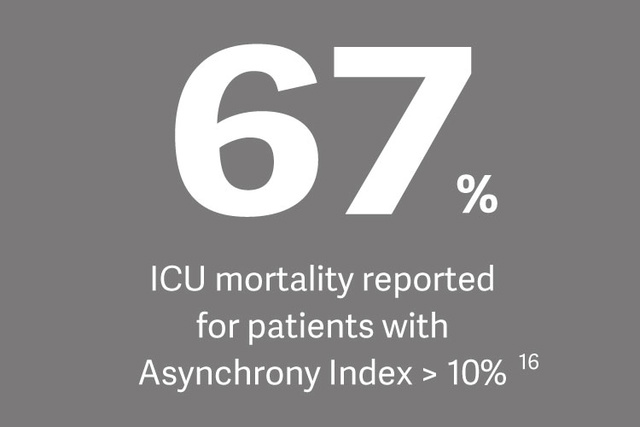
Impacto clínico
La presencia de debilidad en el diafragma aumenta significativamente el riesgo de desconexión difícil, desconexión prolongada y mortalidad hospitalaria, según afirma el Dr. Ewan Goligher en referencia a un estudio reciente sobre el tema.