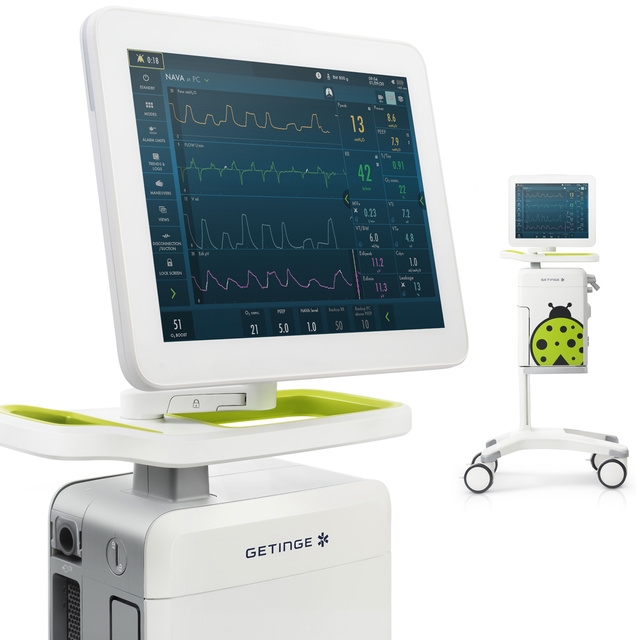
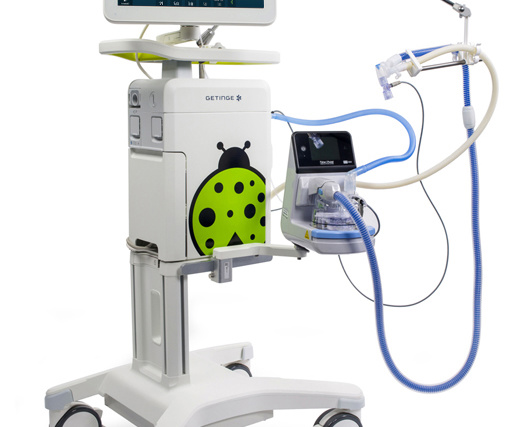
为稚嫩的生命提供先进的个性化通气
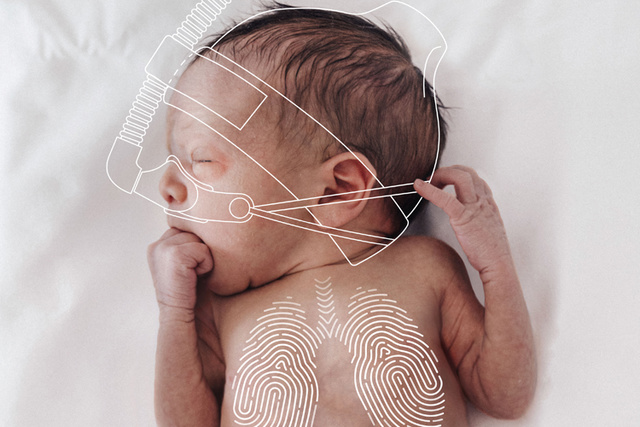
无论是有创还是无创通气,Servo-n 均可提供您需要的各类通气模式,助您实现高质量新生儿或儿科护理,包括针对个性化呼吸治疗的特有的疗法 (NAVA)。
一台先进的新生儿呼吸机
多种灵活的治疗方案。
是否觉得在 NICU 中切换不同的呼吸机和支持设备非常耗时?Getinge Servo-n 是一个多用途解决方案,可为新生儿和儿科患者提供呼吸支持、监测和治疗,适用于每个通气阶段。
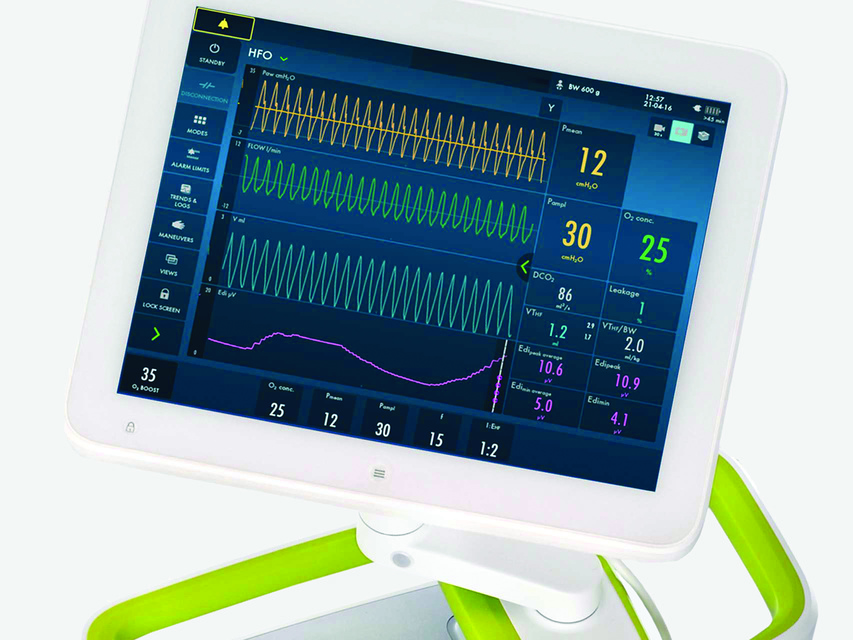
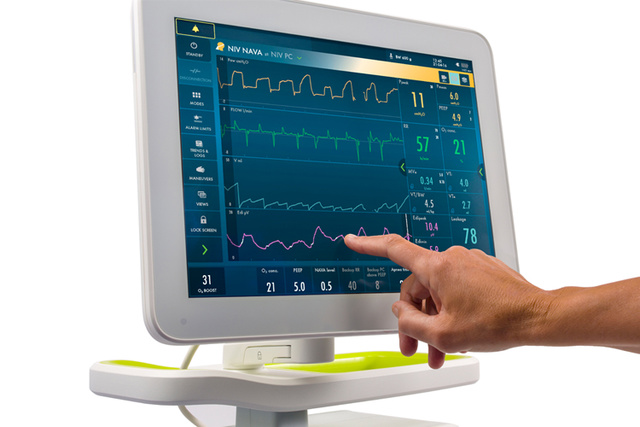
诊断工具:
- 膈肌的电活动 (Edi)
- 趋势、日志和媒体库
通气模式:
- 压力调节容量控制通气 (PRVC)
- 自动模式
- 神经调节通气辅助(NAVA 和 NIV NAVA)
- 无创通气 (NIV)
- 经鼻 CPAP
功能:
- 近端流量和压力传感器
- EtCO2
- Aerogen 集成式雾化器
- 屏幕上下文帮助
- 工作流程支持
相关产品
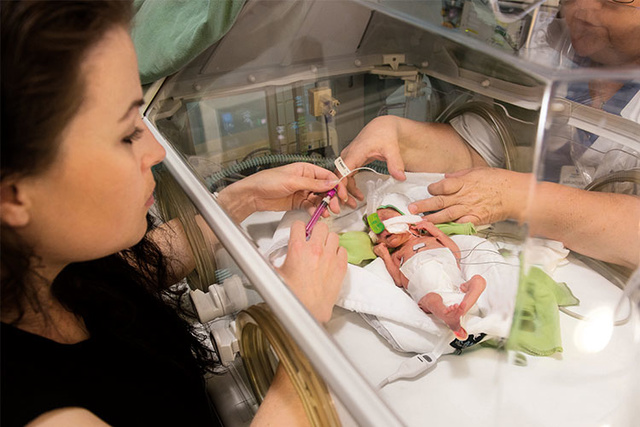
NICU 的临床经验
聆听新生儿科专家介绍如何采用 NAVA 和其他疗法,避免患者与呼吸机不同步,实现安全、平稳的通气支持,并取得更好的效果。
ESPNIC 专家小组分享的趋势、消息和见解
您是否错过了 2021 年欧洲儿科和新生儿危重病医学会 (ESPNIC) 会议?不用担心,我们录制了与新生儿科专家开展的小组讨论会议视频。了解专家提出的肺部、大脑和膈肌保护策略,学习如何避免支气管肺发育不良 (BPD)、应对新冠肺炎以及使用神经调节辅助通气 (NAVA) 和高频振荡通气 (HFOV) 技术。
伦敦资深新生儿科专家分享了自己在新生儿重症监护病房 (NICU) 的卓越实践
作为伦敦圣乔治大学医院 (St George’s University Hospital) 的新生儿科专家,Sandeep Shetty 博士 (MBBS, DCH, DNB, FRCPCH, Mdre) 一直在寻找更好的方法来推动婴儿呼吸护理的发展。在本视频中,他分享了自己的团队在有创和无创通气方面的新方法,包括运用无创神经调节辅助通气 (NIV-NAVA) 和 NAVA 技术。
Howard Stein 博士介绍全新 NICU 护理方法
托莱多医院 (Toldeo Hospital) 在 NICU 护理方面采取了哪些新方法?聆听我们与美国俄亥俄州托莱多市 Howard Stein 博士 (MD, FAAP) 的深度访谈。Howard Stein 博士是美国俄亥俄州托莱多市托莱多大学医学和生命科学学院的教授,同时兼任埃贝德儿童医院 (Ebeid Children’s Hospital) NICU 部门医疗主任。
托莱多医院迈向更好的效果
Howard Stein 医生表示,患者健康状况的改善得益于很多改变,比如 PICC 管道的减少和无创通气策略,包括 CPAP 和 NIV NAVA 等。[23]
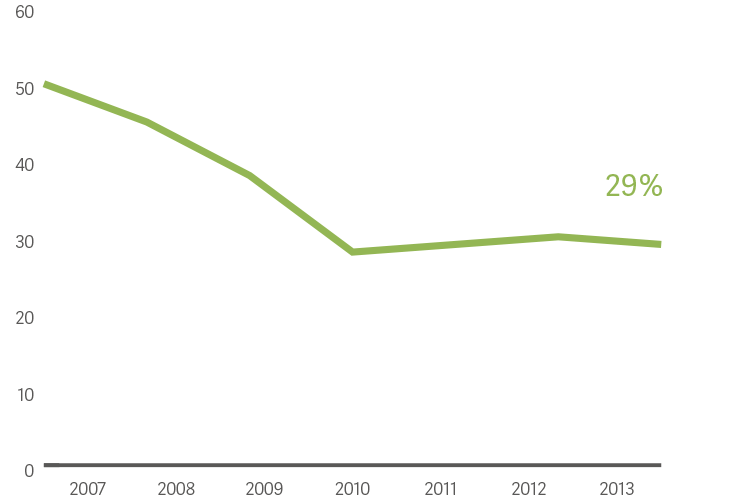
新生儿死亡率和发病率降低 40%
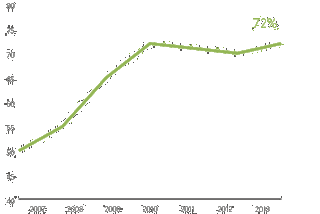
无发病率的生存率增加 40%
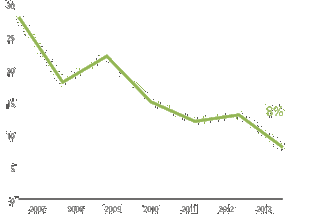
慢性肺病减少 70%
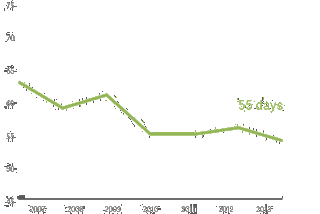
平均住院时间缩短 9 天

确保持久正常运行时间
优化设备的服务往往蕴含着提高生产力和降低成本的潜在机会。Getinge Care 服务将确保这些设备始终处于稳定高效状态,让您专注于重要的事情——拯救生命。

高质量消耗品
我们提供多种易用消耗品,设计时考虑到患者的安全以及易用性,所有这些均有助于确保您的日常操作安全。
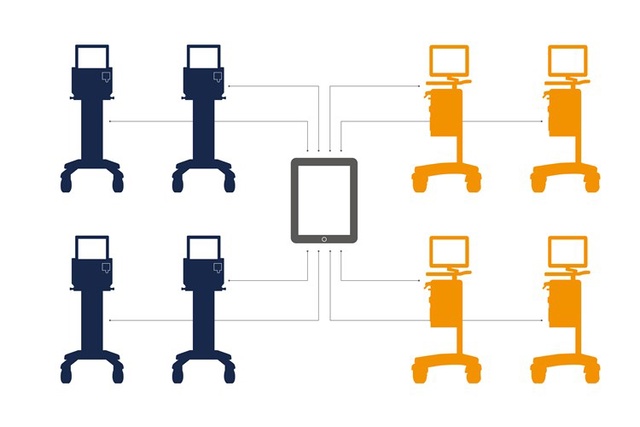
触手可及的患者数据
MSync 可帮助您将 Servo-n 设备组连接至患者监护仪、HIS或患者数据管理系统 (PDMS)。临床和患者数据实时传输,以支持临床决策。
通过我们的网上学习与培训课程拓展您的知识面
在 Getinge 教育学院,我们准备了与重症监护、心血管手术、手术室和无菌处理相关的专题材料。我们可以为您提供有关当前技术和卓越实践的信息,提高您的能力和工作效率。
有关我们现场活动或远程培训的更多信息,您也可以咨询您当地的销售和服务代表。