Czym jest eCPR i jak działa?
Przeżywalność pacjentów z pozaszpitalnym zatrzymaniem akcji serca jest niska (OHCA) i spada wraz z upływem czasu pomiędzy zatrzymaniem akcji serca a interwencją[1]. Szacuje się, że wskaźnik śmiertelności wśród osób z OHCA wynosi około 90% na całym świecie[1], a ci, którzy przeżyją, często borykają się z problemami neurologicznymi. Ostatnie randomizowane, kontrolowane badania [12][14] sugerują, że eCPR (pozaustrojowa resuscytacja krążeniowo-oddechowa) może potencjalnie zwiększyć szanse uzyskania pozytywnych wyników klinicznych u wybranych pacjentów OHCA. Innowacyjne podejście wiodących ośrodków umożliwia dostęp do tej ratującej życie techniki większym populacjom pacjentów.
eCPR obejmuje pozaustrojową żylno-tętniczą oksygenację membranową (VA-ECMO) u pacjentów z zatrzymaną akcją serca. System odprowadza krew, wymienia gazy, a następnie zwraca krew do układu tętniczego w celu utrzymania ogólnoustrojowej perfuzji. Technika ta jest zalecana w wytycznych American Heart Association (AHA)[2] i Extracorporeal Life Support Organization (ELSO)[3]. Uruchomienie VA-ECMO u pacjentów zapewnia szybką pomoc hemodynamiczną w przypadku niewydolności serca.
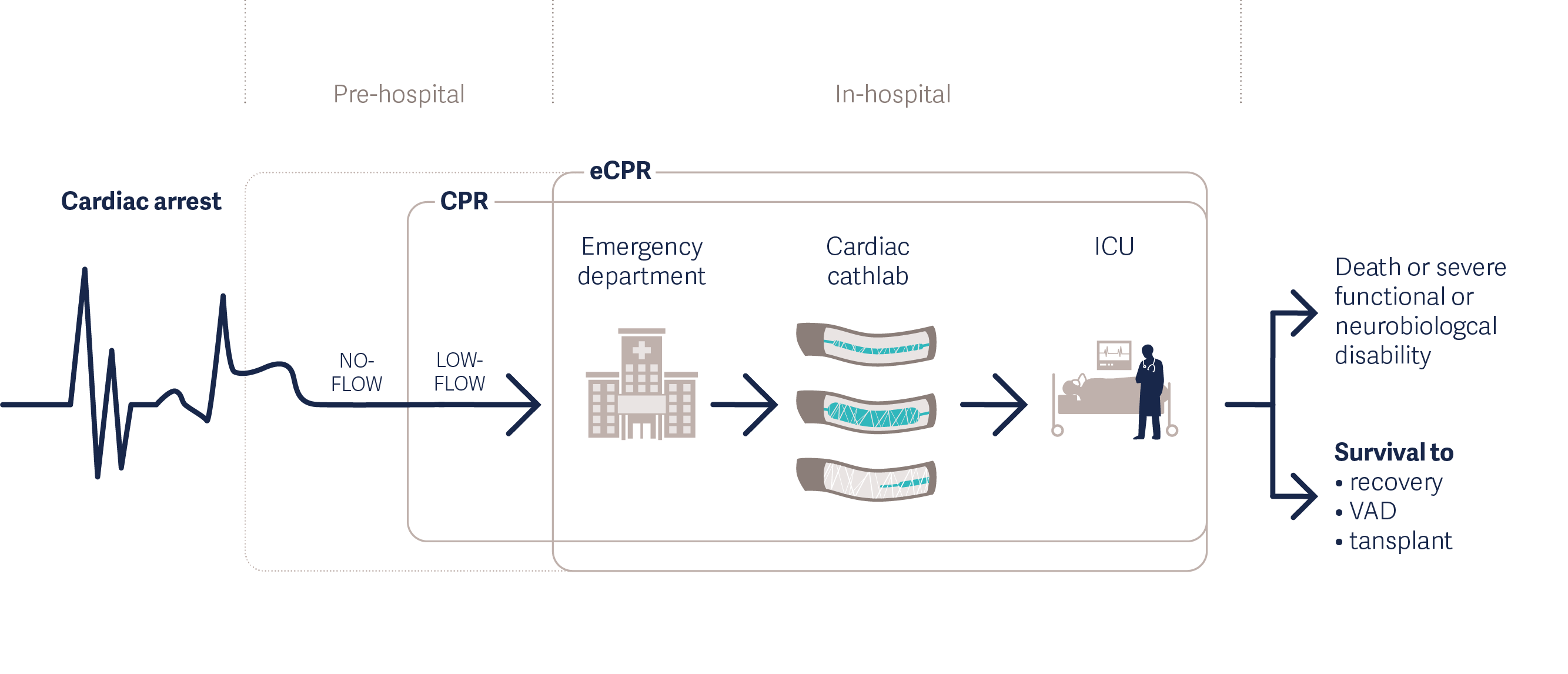
Leczenie zatrzymania akcji serca metodą eCPR [4]
Mobilne eCPR może wspierać wcześniejsze interwencje
Pozaustrojową resuscytację krążeniowo-oddechową zwykle wykonuje się w szpitalu, ale ze względu na bardzo istotne znaczenie czasu w leczeniu OHCA niektóre szpitale zoptymalizowały swoje programy, aby maksymalnie skrócić czas pomiędzy zatrzymaniem akcji serca a interwencją. Obejmuje to staranną koordynację z osobami udzielającymi pierwszej pomocy, szybką mobilizację wysoko wykwalifikowanych zespołów, a w niektórych przypadkach także przystąpienie do interwencji poza szpitalem.
Jednym z dobrze znanych przykładów jest „ambulans ECMO” opracowany przez zespół Uniwersytetu Minnesoty w Stanach Zjednoczonych [5]. Zespół ECMO w ambulansie ECMO przejmuje pacjenta w drodze do szpitala. Dzięki skróconemu czasowi do kaniulacji taki zespół zwiększa pole działania i jest w stanie pomóc większej liczbie pacjentów.
W Europie również dostępne są programy leczenia pacjentów metodą wczesnej resuscytacji eCPR. W badaniu ON-SCENE prowadzonym przez dr. Dinisa Reisa Mirandę cztery mobilne zespoły medyczne przemieszczające się helikopterami wprowadzają przedszpitalną resuscytację CPR w całej Holandii [6][7]. Wszystkie zespoły są wyposażone w system Getinge Cardiohelp, aby umożliwić wcześniejsze leczenie pacjentów z OHCA. Badanie umożliwia zespołowi uruchomienie VA-ECMO u pacjentów, którzy nie zareagowali na resuscytację krążeniowo-oddechową (CPR) w ciągu 20 minut. To trzyletnie badanie rozpoczęło się w 2022 roku i ma na celu uratowanie 30% z 200 pacjentów w grupie ECMO [8].

Zespoły medyczne z badania ON-SCENE wprowadzają przedszpitalną resuscytację e-CPR w całej Holandii
W obszarze metropolitalnym miasta Paryża (Francja), na jednym z oddziałów intensywnej opieki medycznej pacjenci z OHCA są leczeni metodami ECMO i eCPR od wielu lat. Zespół dr. Lionela Lamhauta śledził wyniki w mobilnym oddziale intensywnej terapii w latach 2011-2015. Do badania zakwalifikowano 156 pacjentów leczonych metodą eCPR. Dane sugerują, że wczesna interwencja dowolnego rodzaju poprawiła wskaźniki przeżywalności, a bardziej agresywna strategia eCPR zwiększyła przeżywalność nawet pacjentów z opornymi na leczenie OHCA z 3% do 38%. [9]
Badania kliniczne zachęcają do korzystania z eCPR
Wyniki badań obserwacyjnych [10] [11] sugerują, że eCPR wiąże się ze wzrostem przeżywalności w porównaniu z konwencjonalną resuscytacją krążeniowo-oddechową u wybranych pacjentów, a najnowsze badania randomizowane z grupą kontrolną potwierdzają tę obserwację z większą pewnością.
Badania randomizowane z grupą kontrolną „ARREST” (2020) [12], przeprowadzone w jednym ośrodku przez zespół Uniwersytetu Minnesoty w obszarze metropolitalnym Minneapolis (USA), wykazały, że eCPR może zwiększyć przeżywalność starannie dobranych pacjentów z OHCA. „ARREST” było pierwszym randomizowanym badaniem eCPR, które wykazało wzrost przeżywalności pacjentów z OHCA, u których podjęto interwencję metodą VA-ECMO. Do szpitala trafiło trzydziestu pacjentów z OHCA z objawami migotania komór (VF) lub częstoskurczu komorowego bez obecności tętna (VT) podłączonych do mechanicznej kompresji klatki piersiowej. Następnie pacjenci zostali losowo podzieleni na grupę eCPR, wobec której zastosowano interwencję ECMO w cathlabie, oraz grupę kontrolną, której zaoferowano podtrzymania funkcji życiowych standardową metodą ACLS. W grupie eCPR do wypisu dożyło 43% pacjentów, a w grupie ACLS było to tylko 7%. Badanie zostało zakończone podczas pierwszej wstępnie zaplanowanej analizy pośredniej po 30 pacjentach ze względu na doskonałe wyniki grupy eCPR.
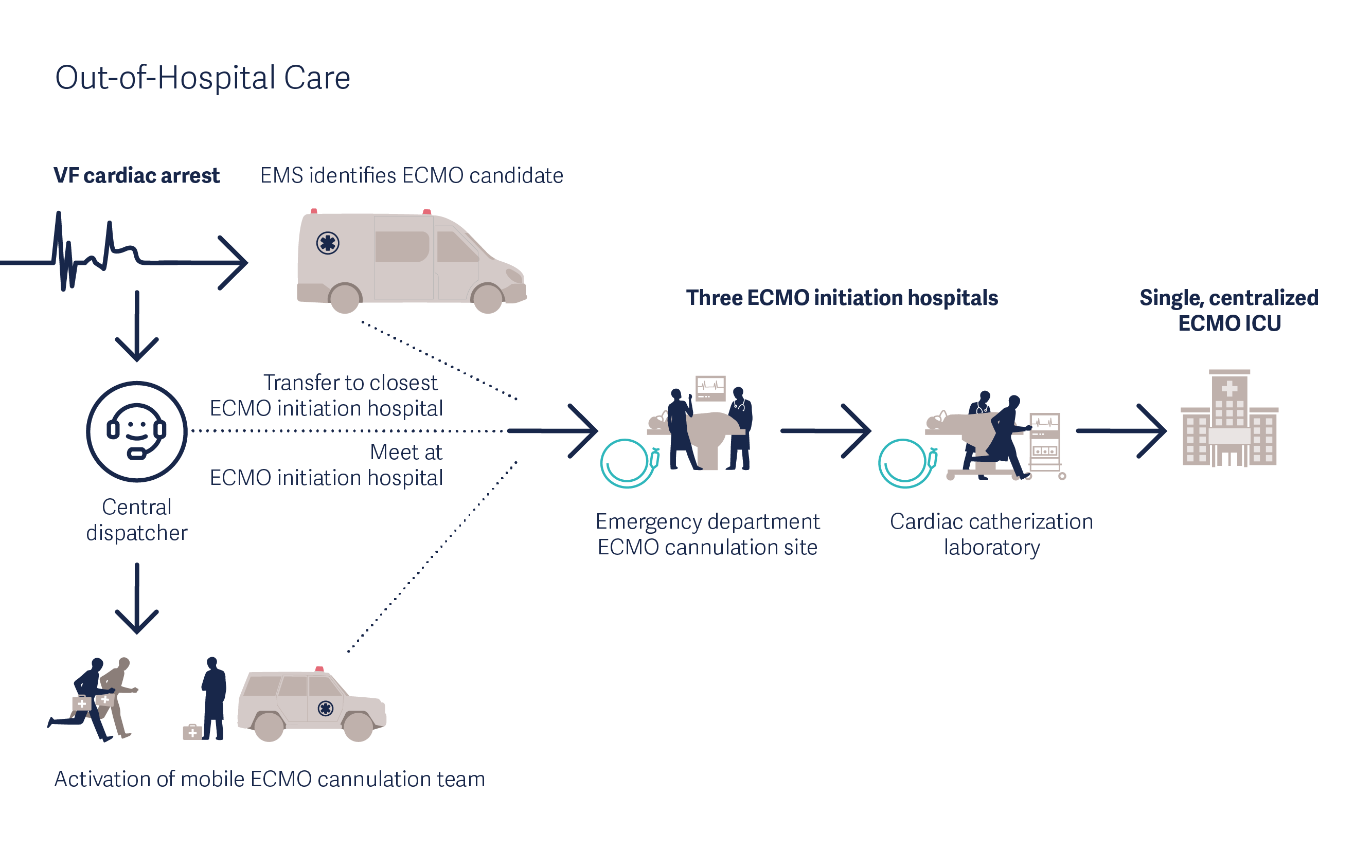
Mobilna interwencja eCPR w przypadku zatrzymania akcji serca, którą zastosowano w badaniu „ARREST” [13]
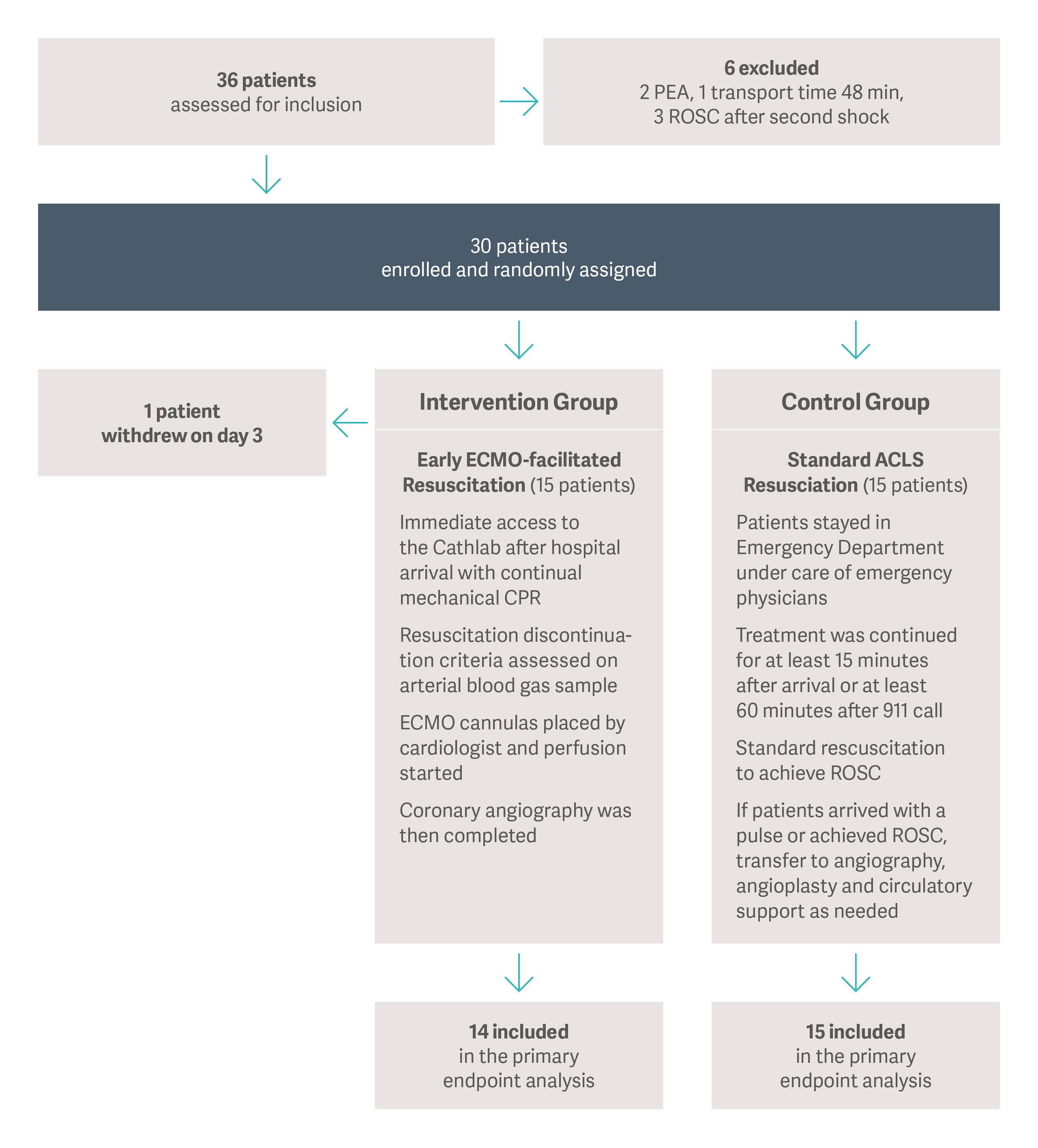
Grupowanie pacjentów w badaniu „ARREST”
W innym badaniu przeprowadzonym w Pradze (Czechy), Belohlavek i in. (2022)[14] zbadali, czy wczesne interwencje, takie jak transport, eCPR i inne terapie, poprawiają wyniki leczenia pacjentów z OHCA po 180 dniach. Sprawdzono dane ponad 4000 pacjentów, z których 264 ostatecznie zakwalifikowano i przyjęto do randomizowanego badania, aby porównać techniki hiperinwazyjne ze standardową procedurą ACLS na miejscu zdarzenia.
Z głównej analizy wynikło, że 31,5% grupy strategii inwazyjnej i 22,0% grupy strategii standardowej przeżyło 180 dni z dobrymi wynikami neurologicznymi. Chociaż różnice między tymi dwiema grupami nie były statystycznie znaczące (p = 0,09), bezwzględna różnica w wysokości 9,5% na korzyść ECMO jest obiecująca. Wyniki tę są również wyższe od wstępnie założonej wartości uzasadniającej przerwanie badania.
Dodatkowo w grupie strategii inwazyjnej wykazano znacznie lepsze wskaźniki rekonwalescencji neurologicznej po 30 dniach niż w grupie strategii standardowej (30,6% w porównaniu z 18,2%, p = 0,02).
Wyniki badania (eCPR w opornych przypadkach OHCA)[14]
| Wyniki | Grupa inwazyjna (%) | Grupa standardowa (%) | Różnica bezwzględna (95% CI) | Wartość p |
| Przeżywalność z minimalnymi zaburzeniami neurologicznymi (lub ich brakiem) po 180 dniach | 39 (31,5) | 29 (22) | 9,5 (-1,3-20,1) | 0,09 |
| Przeżywalność z minimalnymi zaburzeniami neurologicznymi (lub ich brakiem) po 30 dniach | 38 (30,6) | 24 (18,2) | 12,4 (1,9-22,7) | 0,02 |
| Rekonwalescencja serca po 30 dniach | 54 (43,5) | 45 (34,1) | 9,4 (-2,5-21) | 0,12 |
Wyniki sugerują przewagę metody inwazyjnej obejmującej eCPR, która oferuje wzrost przeżywalności o 9,5% oraz CPC 1 lub 2.

Konieczność starannego dobrania pacjentów, którzy skorzystają z eCPR, nie budzi wątpliwości, choć do dziś nie ustalono kryteriów przystąpienia do transportu podczas zatrzymanej akcji serca ani zastosowania eCPR. Pacjenci, u których nie stwierdzono powrotu spontanicznego krążenia krwi (ROSC) mają bardzo małe szanse na przeżycie nawet przy długotrwałej konwencjonalnej interwencji ACLS bez użycia eCPR (mediana czasu 66 min). Początkowy rytm poddający się defibrylacji, młody wiek i krótszy czas resuscytacji — wszystko to przyczyniło się do poprawy wskaźnika przeżywalności po 180 dniach (oporne OHCA (r-OHCA). U większości osób z r-OHCA leczonych metodą eCPR zanotowano pozytywne skutki neurologiczne po 180 dniach.[15]
Korzystne początkowe dane zachęcają do dalszych badań
Dalsze badania są niezbędne, ale już pierwsze przykłady wykazują pozytywną korelację pomiędzy dobrze skoordynowaną wczesną pozaustrojową resuscytacją krążeniowo-oddechową (eCPR) a poprawą wyników klinicznych dla pacjentów z pozaszpitalnym zatrzymaniem akcji serca (OHCA). Może się to okazać szczególnie ważne ze względu na większą częstotliwość i śmiertelność przypadków OHCA w okresie pandemii.[16][17] Interwencja metodą VA-ECMO skraca czas oczekiwania pacjenta w terenie na leczenie i może zwiększyć jego szanse na przeżycie.
