Analise e forneça o que seu paciente precisa
Na maioria das unidades de terapia intensiva, 20% dos pacientes consomem 80% dos recursos de ventilação, o que pode levar a maiores complicações e resultados indesejados. [31] Para esses pacientes, a ventilação convencional simplesmente não é suficiente. Ao usar o modo NAVA em ventiladores Servo, que funciona independentemente da categoria ou do tamanho do paciente, o ventilador mostra o que o paciente precisa. Junto com outras ferramentas de ventilação personalizadas, isso pode ajudá-lo a reduzir as complicações [9] [10] [29] [30], monitorar e reduzir a sedação [5] [19] [20] [21], obter um desmame antecipado e mais bem-sucedido [3] [4] [8] [13] [14] e diminuir o tempo de ventilação mecânica [3] [20] [21].
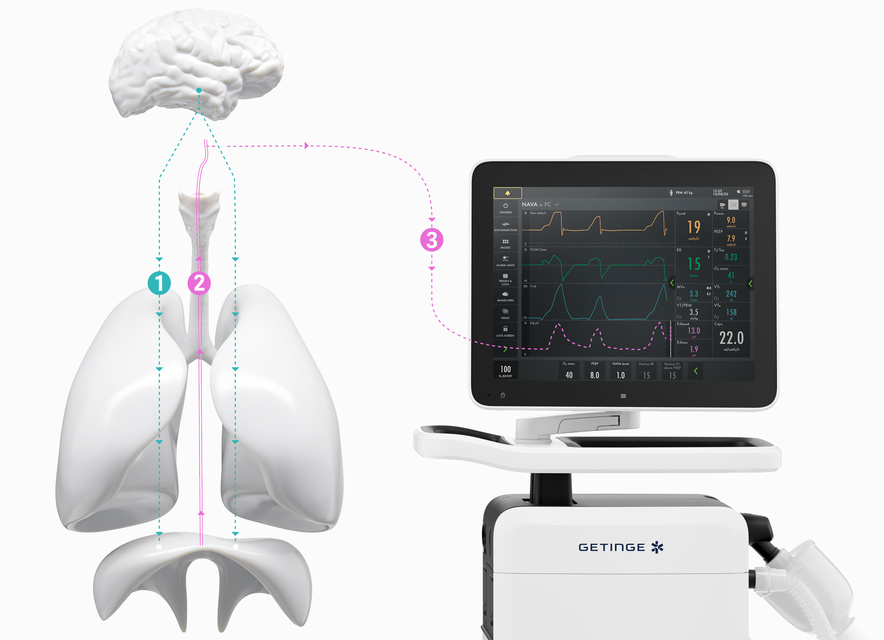
Como o NAVA fornece um nível mais personalizado de ventilação em três etapas fáceis.
Como o NAVA fornece um nível mais personalizado de ventilação em três etapas fáceis.
Vantagens do Aedi
O diafragma é o "coração" do sistema respiratório e foi criado para ficar continuamente ativo. [26] O Aedi é uma ferramenta de diagnóstico no leito que permite monitorar e proteger a atividade diafragmática do paciente. [27] [28] O Aedi orienta o desmame [29] e ajuda a evitar a exaustão muscular durante os testes de desmame, mesmo após a extubação. [30]
Obtenha um desmame personalizado mais rápido com ventilação protetora pulmonar e diafragmática
1. Monitor Aedi - o sinal vital da respiração, a partir do dia zero
2. Proteja e ative o diafragma para permitir o desmame mais cedo
3. Proteja os pulmões em sincronia com o paciente

4. Melhore a experiência geral de UTI do paciente
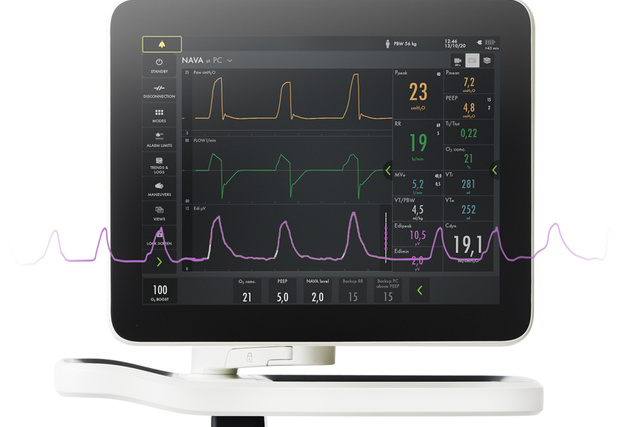
Monitor Aedi - o sinal vital da respiração
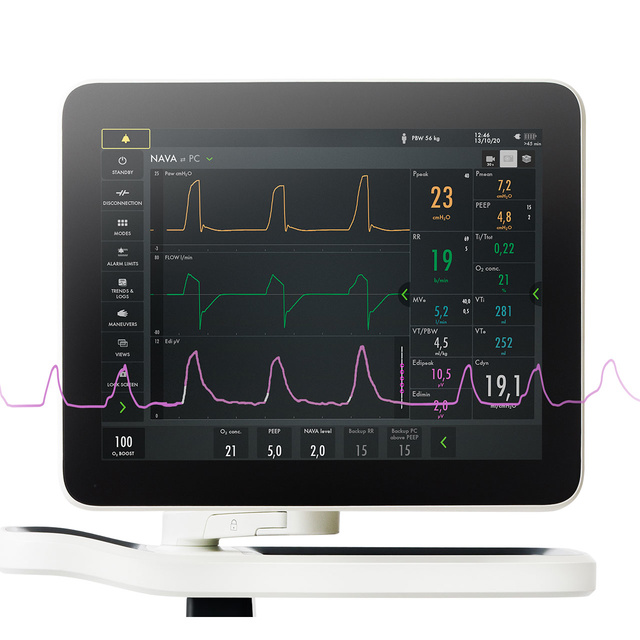
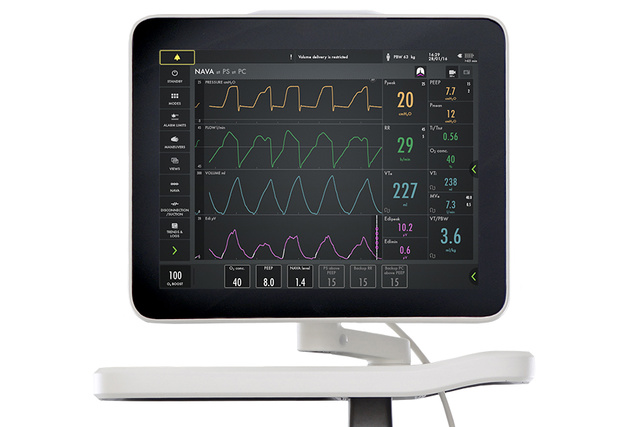
Além de monitorar o impacto da ventilação mecânica na função pulmonar, também é imperativo monitorar o impulso respiratório e o esforço do paciente desde o dia zero. O monitoramento Aedi facilita a tomada de decisões antecipada e mais embasada. Com esse sinal vital na tela inferior, é possível detectar a inatividade do diafragma, sedação excessiva e assincronia entre paciente e ventilador, além de excesso e falta de assistência. Também é possível monitorar o aumento do trabalho de respiração durante os testes de desmame e pós-extubação[5] [6] [7] [8] [9] [10] [11] [12] [13] [14] [15].

Ventilação de proteção do diafragma
A ventilação mecânica abaixo do ideal pode causar atrofia aguda do diafragma ou lesão induzida por carga associada a maus resultados clínicos [16] [17]. Os principais benefícios fisiológicos do NAVA são que a pressão é sempre fornecida na proporção e em sincronia com o impulso respiratório do próprio paciente, e que o Aedi está prontamente disponível como uma ferramenta de diagnóstico no leito [1] [2]. O NAVA encurta a duração do desmame e aumenta a proporção de pacientes com desmame bem-sucedido[3][4].

Ventilação de proteção pulmonar
A principal diferença entre o NAVA e os modos de suporte convencionais é que o volume corrente (VC) é controlado por meio da saída neuroelétrica do centro respiratório do paciente. A hiperdistensão pulmonar é, dessa forma, evitada graças ao reflexo de Hering-Breuer, que regula negativamente o impulso respiratório em volumes correntes mais altos para evitar a hiperinsuflação. Como resultado, é possível obter respiração espontânea protetora dos pulmões dentro da faixa de proteção de 6-8 ml/kg [1] [2] [18] PBW.
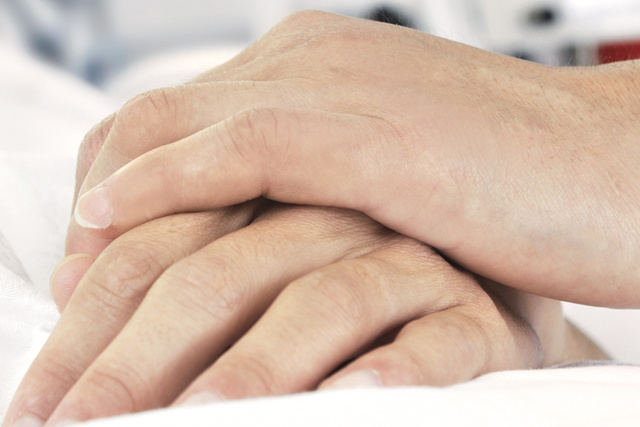
Melhor experiência do paciente
Foi demonstrado que o NAVA melhora a experiência geral de UTI do paciente, ajudando os médicos a reduzirem potencialmente a sedação com maior conforto e qualidade de sono [19] [20] [21] [22] [23]. Juntos, o Aedi e o NAVA asseguram que os esforços respiratórios de todas as categorias de pacientes sejam avaliados e respondidos de forma eficaz. Para pacientes com exacerbação aguda de DPOC, nosso modo NAVA VNI não invasivo e independente de vazamento pode ser útil para gerenciar seu estado e evitar a intubação [14] [24] [25] [26] [27] [28].
Suporte personalizado durante todo o tratamento
NAVA invasivo
Assistência sincronizada, gerenciamento de desmame e sedação, ajudando na ativação precoce do diafragma.

NAVA não invasivo
Assistência sincronizada, independente de vazamentos, permitindo uma aplicação mais suave da máscara.
Monitorização Aedi
Monitore a atividade diafragmática e o esforço respiratório após a extubação. Pode ser usado com terapia com alto fluxo, se necessário.
Marketing Sales - Brochures
-
Servo-u gives you many options for personalized lung protection and weaning, for treatment of all patient categories. All are easy to understand, implement and use.
-
Servo-n offers an advanced all-in-one solution for personalized lung protection and weaning, helping neonates breathe, sleep and grow.
-
Achieve faster personalized weaning with lung and diaphragm-protective ventilation.
-
Diaphragm monitoring, helping you improve mechanical ventilation
Marketing Sales - Data Sheet
-
Detect electrical activity of diaphragm, with our range of Edi catheters, enabling NAVA and NIV NAVA ventilation modes, and available in all patient categories.
Marketing Sales - Pocket Guides
-
Edi catheter - with ENFit connector pocket guide
Clinical - Articles
-
Clinical literature on NAVA, NIV NAVA, and Edi monitoring demonstrating the benefits in adult patients, such as improved synchrony, comfort, and tidal volume variability. Studies highlight their effectiveness in promoting weaning, extubation, and supporting ECMO and ECCO₂R.
-
Clinical literature on NAVA, NIV NAVA, and Edi monitoring demonstrating the benefits in neonatal and pediatric patients, such as improved synchrony, comfort, and oxygenation. Studies highlight their effectiveness in promoting weaning, extubation, and reducing sedation needs.
Training Material
-
Flowchart for adult patients, covering NAVA terminology, Edi catheter insertion and positioning, NAVA set-up, workflow, weaning in NAVA and troubleshooting.
-
Flowchart for neonates, including NAVA terminology, Edi catheter insertion and positioning, NAVA set-up, weaning in NAVA and troubleshooting.
Melhore seus conhecimentos com nossos cursos de e-Learning e treinamento
No Getinge Educational Institute, temos material dedicado a tópicos relacionados a Cuidados Intensivos, Procedimentos Cardiovasculares, Centro Cirúrgico e Processamento de Esterilização. Oferecemos suporte com informações sobre as tecnologias atuais e as melhores práticas para aumentar seu desempenho e produtividade.
Para obter mais informações sobre nossos eventos no local ou treinamentos remotos, você também podeentrar em contato com seu representante local de vendas e serviços.