Ventilazione personalizzata per esiti migliori
Servo-u, il nostro ventilatore più avanzato, si basa su oltre 50 anni di innovazioni rivoluzionarie. Dispone di strumenti esclusivi di supporto decisionale come la pressione transpolmonare, Open Lung Tool, Servo Compass®, Stress Index ed Edi, l'attività elettrica del diaframma. Sopratutto, è anche dotato della nostra esclusiva modalità di ventilazione NAVA. In altre parole, una soluzione completa in cui non è necessario cambiare ventilatore o dispositivo.
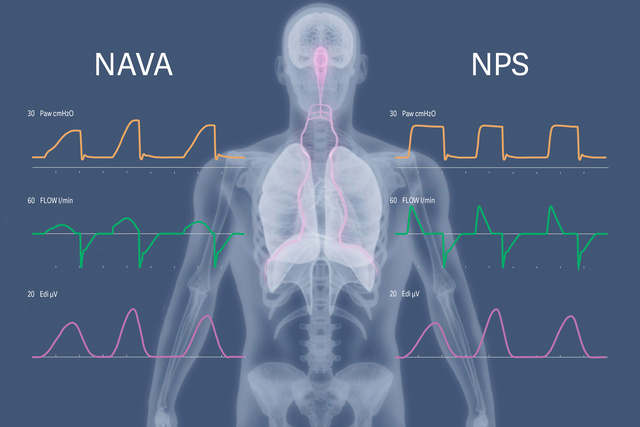
Supporto pressorio neurale (NPS) e NIV NPS
NPS e NIV NPS è un complemento di NAVA e NIV NAVA, che fornisce supporto pressorio (PS) sincronizzato nel tempo, in cui sia l'attivazione del respiro che l'interruzione del flusso si basano sulla stimolazione neurale respiratoria del paziente. L'NPS può aiutare a ridurre l'incidenza di cicli espiratori prematuri e di dannose contrazioni eccentriche del diaframma, comuni con l'NIV a flusso ciclico convenzionale. Il tasso di pressurizzazione più rapido rispetto al NAVA può offrire vantaggi nella gestione dei pazienti con ARDS restrittiva e BPCO ostruttiva.

Servo TwinView: un gemello virtuale del ventilatore Servo-u
Servo TwinView fornisce dati in tempo quasi reale dai ventilatori Servo-u e Servo-n. Indipendentemente da dove si accede a Servo TwinView, le informazioni vengono presentate nello stesso modo del ventilatore.
- Arrotondamento e passaggio di consegne più efficaci
- Secondo parere e supporto da remoto
- Supporto per l'inserimento e la formazione
- Minori disturbi per il paziente
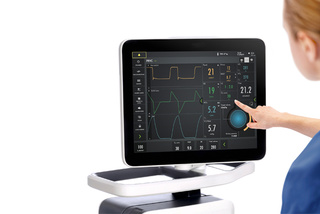
Facilità di utilizzo
I ventilatori Servo sono il frutto di 50 anni di stretta collaborazione con i medici di terapia intensiva di tutto il mondo. Il risultato è un'innovazione continua, massima sicurezza del paziente e un'esperienza utente superiore.[1] Facilita l'apprendimento e rende sicuro l'utilizzo.

Protezione polmonare personalizzata
Servo-u ti offre lo strumentario completo per la ventilazione personalizzata. Consente di individuare precocemente i rischi e permette un intervento tempestivo e coerente con le strategie di ventilazione protettiva personalizzate, in linea con le più recenti linee guida internazionali.[2],[3] In altre parole, il supporto giusto per ogni paziente, al momento giusto.

Svezzamento personalizzato
Recenti studi clinici rivelano che la debolezza del diaframma è prevalente (23–84%) nei pazienti in terapia intensiva e costantemente associata a un esito negativo.[4] Servo-u consente di monitorare l'attività del diaframma del paziente (Edi) per personalizzare la ventilazione e garantire il successo dello svezzamento. Uno studio recente ha dimostrato che NAVA riduce il tempo di ventilazione meccanica di quasi il 35%.[5]

Sicuro e sostenibile
Servo-u è una soluzione sicura sviluppata pensando all'efficienza e alla sostenibilità: meno componenti, materiali durevoli, facili da rigenerare e provenienti da fonti responsabili. Diversi componenti sono intercambiabili con altri ventilatori Servo per contribuire a ottimizzare i tempi di attività e ridurre i costi di acquisto e manutenzione. E con molti centri di assistenza a livello globale, siamo sempre a disposizione per supportare il vostro ospedale.

Che si tratti di un neonato prematuro di 300 grammi o di un adulto corpulento, ogni paziente ha esigenze speciali. Ecco perché offriamo una ventilazione personalizzata per aiutare a cucire su misura il trattamento. Servo-u è il nostro ventilatore più completo, in quanto offre un'ampia gamma di strumenti e terapie per cure avanzate.
Prodotti correlati

Guida informativa contestuale
Servo-u offre guide informative utili per qualsiasi evenienza, dal controllo pre-uso all'impostazione iniziale dei parametri e durante l'intero trattamento.
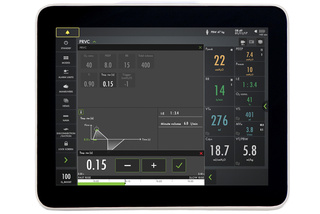
Parametri con Safety Scale
Lo strumento Safety Scale rende le modifiche dei parametri rapide e intuitive, mentre le immagini dinamiche mostrano in quale modo dette modifiche possono influire sulla ventilazione.
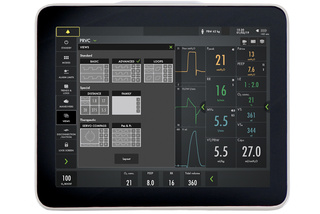
Scegli la tua panoramica
- Base, Avanzata e Loop
- Distanza e Famiglia
- Servo Compass e Pes e PL
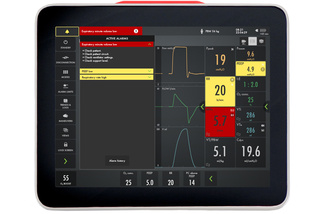
Gestione degli allarmi
Quando si attiva un allarme, il profilo si illumina: questo segnale visivo si nota facilmente da qualsiasi punto di vista. Le checklist a video aiutano a gestire ogni allarme attivo e a evitare allarmi indesiderati.
Proteggere i polmoni e gli altri organi
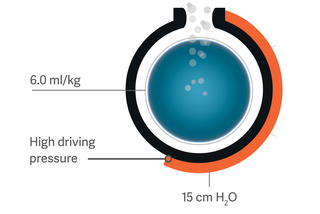
Servo Compass
Servo Compass consente di vedere con facilità quando la pressione di plateau e la driving pressure o il volume corrente indicizzato per peso corporeo predetto (VT/PBW) sono al di fuori dagli intervalli predefiniti ed è necessario intervenire.[6] La compliance dinamica (Cdyn) calcolata in modo preciso e l'indicazione dello Stress Index (SI) completano il quadro, favorendo l'individuazione delle variazioni di volume polmonare e la verifica di un'eccessiva distensione. [7],[8],[9]
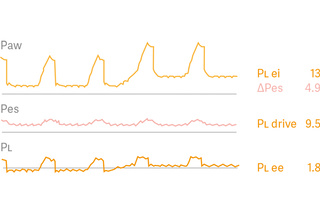
Pressione transpolmonare
Per semplificare la manometria esofagea e migliorare la precisione, abbiamo sviluppato una manovra automatica per convalidare il posizionamento e il riempimento del palloncino. Una schermata diagnostica fornisce le forme d'onda della pressione esofagea (Pes) e transpolmonare (Pl), unitamente ai parametri fondamentali per una sicura valutazione della ventilazione controllata e spontanea. Il rapporto tra pressioni delle vie aeree e transpolmonare ora è molto più intuitivo.
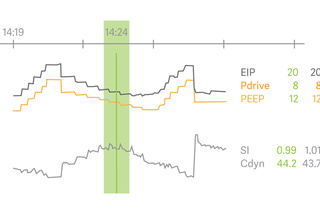
Open Lung Tool
Le tendenze di Open Lung Tool aiutano a valutare la meccanica respiratoria e lo scambio di gas respiro dopo respiro, in tempo reale e retrospettivamente. Fornisce flessibilità e indicazioni nella personalizzazione di PEEP e driving pressure durante le manovre di reclutamento, il posizionamento in prono e il supporto vitale extracorporeo. Anche lo Stress index, l'eliminazione dell'anidride carbonica e le pressioni transpolmonari sono pienamente integrati.
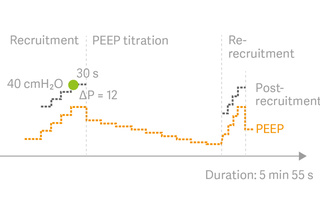
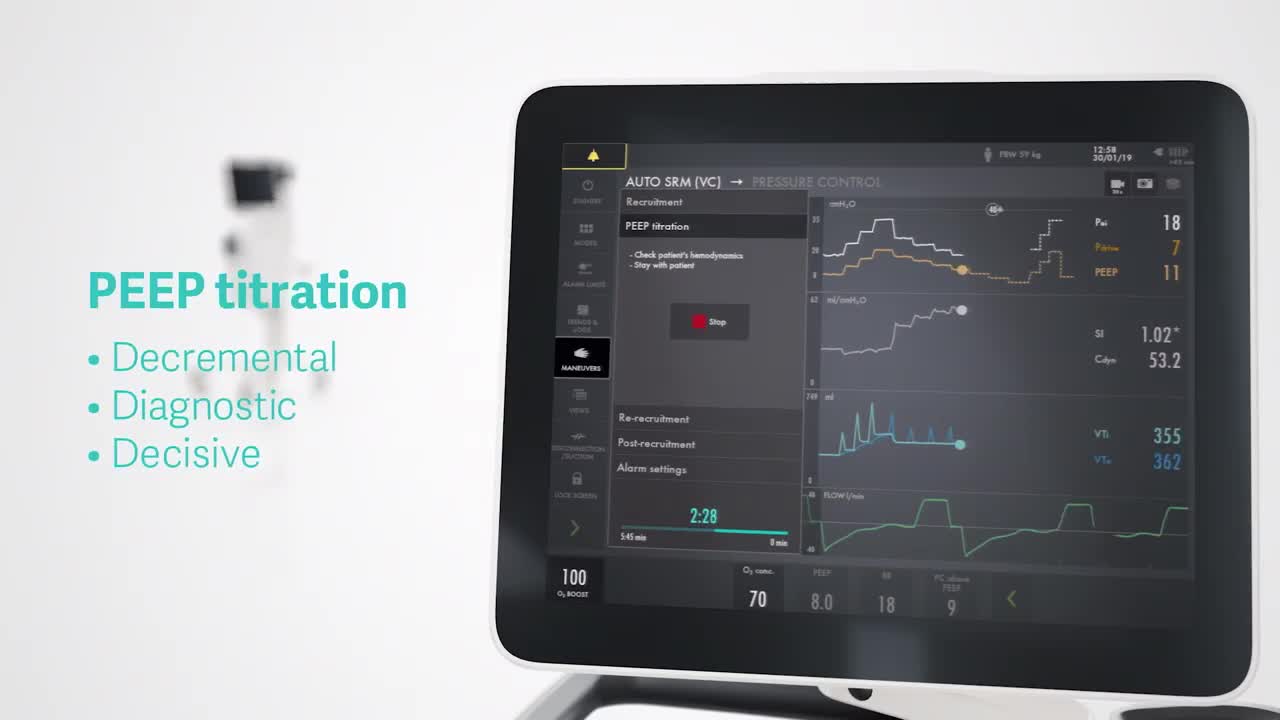
Manovre di reclutamento automatico
Auto SRM è un flusso di lavoro automatico per le manovre di reclutamento a step incrementali, basate sull'approccio Open Lung.[10]
Lo strumento guida agevolmente l'utente attraverso il reclutamento, la titolazione decrementale della PEEP, la personalizzazione della PEEP e della driving pressure nel ri-reclutamento e nel post-reclutamento sulla base della C.din. ottimale. Tra le caratteristiche vi sono la valutazione di reclutabilità e l'ulteriore supporto decisionale quando i pazienti non rispondono alla manovra di reclutamento.[11]
Svezzamento precoce con diaframma attivo
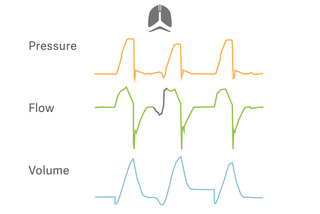
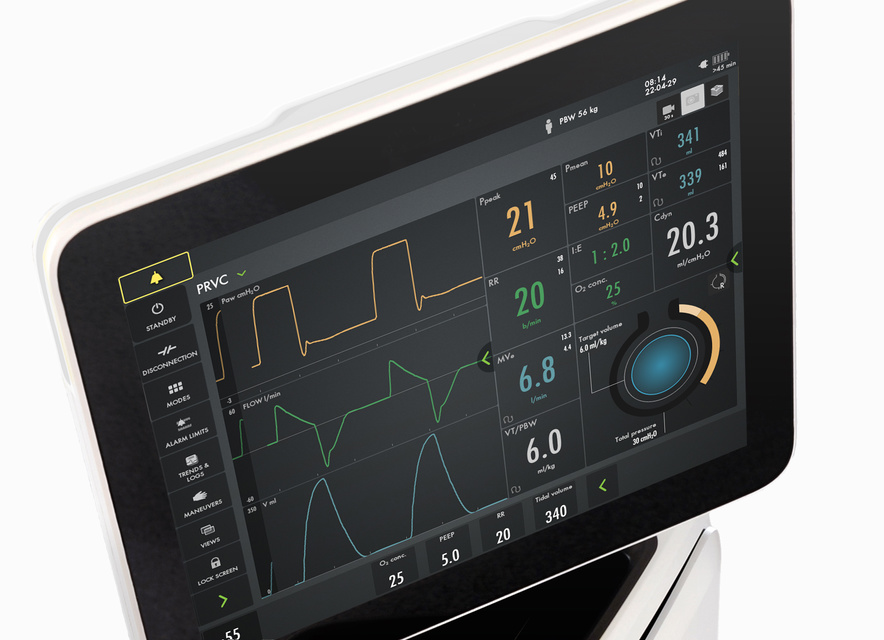
Identificare un volume corrente protettivo
PRVC è un'autentica modalità a target di volume che adatta automaticamente la pressione inspiratoria per andare incontro ai rapidi cambiamenti nella meccanica respiratoria. La regolazione separata
dei respiri controllati e assistiti riduce le variazioni del volume corrente e garantisce una minore driving pressure. Pertanto, è possibile attuare una strategia
a ridotto volume corrente quando il paziente inizia a respirare spontaneamente.
Facilitate il passaggio alla respirazione spontanea
La modalità Automode interattiva facilita, tanto per il paziente quanto per l'operatore, la transizione alla respirazione spontanea. Consente inoltre di passare senza problemi dalla modalità controllata a quella assistita a seconda dello sforzo del paziente. Sono disponibili tre combinazioni per Automode:
- PC ⇆ PS
- PRVC ⇆ VS
- VC ⇆ VS
Diagnosticate la respirazione e iniziate lo svezzamento
Edi, il segnale vitale della respirazione , è uno strumento diagnostico al letto del paziente che consente di monitorare e salvaguardare l'attività del diaframma del paziente.[12],[13] Servo-u mostra il segnale Edi sullo schermo, facilitando l'identificazione di assistenza eccessiva, sedazione eccessiva e asincronia mentre si regola l'erogazione della ventilazione e si valuta la prontezza allo svezzamento. Il risultato: interventi più tempestivi e consapevoli.[6],[10]
Attivare il diaframma e proteggere i polmoni
NAVA (Neurally Adjusted Ventilatory Assist) adotta il segnale Edi per fornire un supporto personalizzato, in modo invasivo o non invasivo. Favorisce la respirazione spontanea, proteggendo i polmoni con una maggiore efficienza del diaframma, riducendo i periodi di sovrassistenza o sotto-assistenza;[14],[15],[16],[17],[18],[19],[20]inoltre, migliora l'esperienza del paziente in terapia intensiva grazie alla ridotta sedazione, maggiori livelli di comfort e di qualità del sonno.[5],[21],[22],[23],[24],[25]

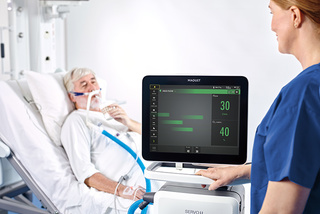
Terapia ad alto flusso
L'ossigenoterapia ad alti flussi riduce il lavoro respiratorio del paziente, attraverso un preciso flusso di ossigeno riscaldato ed umidificato, migliorando il comfort e la tolleranza.[31] Non è necessario passare ad un sistema ad alto flusso separato e il sistema supporta sia la somministrazione attraverso interfacce non invasive che invasive per tracheostomia.
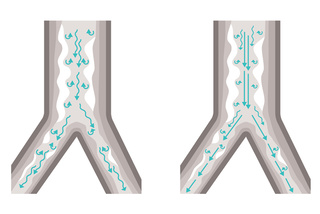
Terapia Heliox lenitiva
Heliox è la nostra opzione terapeutica per i pazienti che hanno difficoltà respiratorie a causa della resistenza delle vie aeree, associata a vari tipi di malattie respiratorie. Sicura, affidabile e facile da usare, Heliox è una miscela di elio ed ossigeno che, grazie alla sua bassa densità, facilita il flusso laminare e riduce al minimo la pressione delle vie aeree. L'illustrazione soprastante mostra come la terapia Heliox favorisce un migliore flusso laminare, con minore turbolenza, in un tipico paziente affetto da asma.[32]
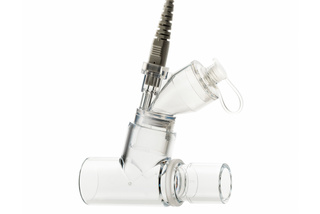
Migliora il comfort con il nebulizzatore Aerogen® integrato
Nebulizzatore Aerogen® - questa funzione completamente integrata offre un deposito polmonare significativamente più elevato, rispetto ai nebulizzatori a jet.[33] Il suo design a circuito chiuso per il riempimento del farmaco riduce l'emissione di aerosol infettivi generati dal paziente.[34] Per il paziente in convalescenza, il monitoraggio Edi in tempo reale della stimolazione respiratoria quantifica con precisione l'effetto delle terapie di cui sopra.[35],[36]

Una piattaforma modulare
Una gamma di opzioni software e di moduli hardware intercambiabili consente di effettuare le configurazioni in base alle attuali esigenze e di aggiornarle quando le esigenze cambiano. I moduli possono inoltre essere trasferiti da un ventilatore all'altro, riducendo così i costi generali.

Materiali di consumo di alta qualità
Offriamo un'ampia gamma di materiali di consumo in pronta consegna ideati per la sicurezza del paziente e la facilità d'uso, il tutto volto a garantire le operazioni quotidiane.
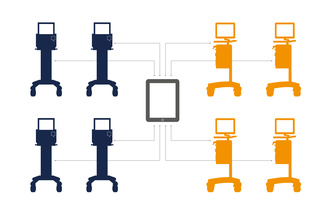
Connesso ai dati
Talis consente di collegare il tuo parco macchine Servo all'HIS o al sistema di gestione dei dati paziente (PDMS). Dati clinici e dati paziente vengono trasferiti in tempo reale, permettendo una risposta tempestiva.

Massima operatività
Ottimizzare le prestazioni delle attrezzature rappresenta molto spesso un'opportunità, poco sfruttata, per massimizzare la produttività e ridurre i costi. La nostra offerta di servizi Getinge Care vi consente di concentrarvi su ciò che è davvero importante: salvare vite.
Semplice da imparare, più sicuro da usare
Semplice da imparare, più sicuro da usare
Un indicatore luminoso di allarme intorno alla cornice superiore
dello schermo è visibile da tutte le direzioni.
Gli allarmi sono mostrati in tre colori: rosso (priorità
massima), giallo (priorità media), e blu (priorità
bassa). L'indicazione di allarme può essere mostrata in due modi:
valore lampeggiante (misurato o calcolato) e messaggio di
allarme nell'apposita area dei messaggi.
È possibile salvare fino a 40 schermate o registrazioni sul
ventilatore. In alternativa, è possibile esportarle su un'unità USB. Per fare uno
screenshot, premere il pulsante Fotocamera o, per registrare i dati della forma d'onda,
premere il pulsante del registratore video. I trend e i dati possono essere
salvati premendo il pulsante Media e salvati nella
libreria dei trend e dei registri per la visualizzazione successiva.
Se sono necessari ulteriori valori, premere questa freccia verde
per ottenere tutti i parametri misurati nella
modalità di ventilazione in uso. Premendo la
freccia Modalità, è possibile visualizzare tutti i parametri impostati.
Un riepilogo post-reclutamento con risultati codificati per colore
e impostazioni personalizzate forniscono un ulteriore supporto nel
processo decisionale clinico.
Il pulsante delle impostazioni aggiuntive consente di accedere rapidamente ad
altre modalità di ventilazione o terapie, ove necessario.
È anche possibile tornare rapidamente alle impostazioni principali in qualsiasi momento
premendo qui.
Lo schermo può essere ruotato di 360°, in altre parole:
è possibile posizionare il ventilatore in qualsiasi punto del letto
a seconda delle esigenze cliniche
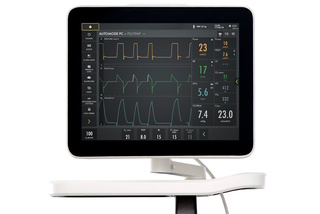
Touchscreen intuitivo
L'intuitivo schermo touch rende Servo-u semplicissimo da usare. I testi informativi, le immagini dinamiche e il supporto per il flusso di lavoro aiutano il personale ad orientarsi rapidamente e a seguire le linee guida. Inoltre, l'interfaccia semplifica la condivisione delle informazioni grazie al touchscreen intuitivo, rendendo più facile recuperare le schermate e le registrazioni o collegarsi a uno schermo più grande.
Flessibilità grazie al design ergonomico
Servo-u vanta un design ergonomico. Lo schermo può essere ruotato a 360°, il che significa che è possibile posizionare il ventilatore in qualsiasi punto intorno al letto, a seconda delle esigenze cliniche. Inoltre, è possibile installare Servo-u su un pensile a soffitto o una mensola. Il sistema è leggero e compatto, particolarmente adatto al trasporto intraospedaliero.
Protezione polmonare personalizzata, respiro per respiro
Recenti studi clinici suggeriscono che molti ventilatori non dispongono di efficaci strumenti da posto letto per il supporto alle decisioni. Si tratta di un problema che porta al ritardo o all'applicazione incoerente delle strategie di ventilazione protettiva. In ultima analisi, questo può essere dannoso per il paziente e peggiorare l'outcome.[2],[7],[37] Servo-u ti offre lo strumento completo per la ventilazione personalizzata.

Svezzamento personalizzato con ventilazione protettiva per polmoni e diaframma
Drive e sforzo respiratorio monitorati dall'attività elettrica del diaframma (Edi) o dalla pressione esofagea (Pes). Supporto per lo svezzamento tramite Automode, NAVA, ossigenoterapia ad alti flusso e terapia Heliox
NAVA riduce il tempo di ventilazione meccanica di quasi il 35%.[5]
Target di volumi e pressioni protettivi
PRVC è una autentica modalità a target di volume che adatta automaticamente la pressione inspiratoria per andare incontro ai rapidi cambiamenti nella meccanica respiratoria. La regolazione separata dei respiri controllati e assistiti riduce le variazioni del volume corrente e garantisce una minore driving pressure. Pertanto, è possibile attuare una strategia a ridotto volume corrente quando il paziente inizia a respirare spontaneamente.
La nostra modalità Automode interattiva facilita, tanto per il paziente quanto per l'operatore, la transizione alla respirazione spontanea. Consente inoltre di passare senza problemi dalla modalità controllata a quella assistita, a seconda dello sforzo del paziente.
Diagnosticate la respirazione per facilitare lo svezzamento
Edi - il segnale vitale della respirazione - è uno strumento diagnostico al letto del paziente che consente di monitorare il drive, lo sforzo respiratorio e di conservare l'attività diaframmatica del paziente.[12],[13] Con il segnale Edi continuamente visibile, è possibile rilevare l'inattività del diaframma, la sedazione eccessiva, l'asincronia del ventilatore del paziente e l'assistenza eccessiva o insufficiente. Consente inoltre di monitorare l'aumento del lavoro respiratorio durante i tentativi di svezzamento e post estubazione. Il monitoraggio Edi è disponibile in tutte le modalità di ventilazione invasiva e non invasiva e può essere utilizzato dal primo giorno alla dimissione dall'unità di terapia intensiva.

Tenere in movimento il diaframma e proteggete i polmoni
NAVA (Neurally Adjusted Ventilatory Assist) ricalca l'Edi del paziente per personalizzare la respirazione spontanea, con protezione polmonare, una maggiore efficienza diaframmatica e minori periodi di sovra-assistenza e sotto-assistenza. NAVA riduce il tempo di svezzamento e la ventilazione meccanica ed aumenta il numero di giorni senza ventilazione. NAVA NIV migliora significativamente l'interazione paziente-ventilatore e riduce le complicanze NIV.[38] Per i pazienti con esacerbazione acuta della BPCO può essere efficace nel gestire il proprio stato e nel migliorare gli esiti per i pazienti.[27],[38],[39],[40],[41]

Migliorate il comfort con terapie efficaci
L'ossigenoterapia ad alti flussi riduce il lavoro respiratorio del paziente, fornendo un flusso accurato di gas umidificato con una concentrazione di ossigeno selezionata.
La terapia Heliox è progettata per pazienti con patologie ad aumentata resistenza delle vie aeree.
Nebulizzatore Aerogen® - questa funzione completamente integrata offre un deposito polmonare significativamente più elevato rispetto ai nebulizzatori a jet. Il design a circuito chiuso per il riempimento del farmaco, riduce la trasmissione di aerosol infettivi generati dal paziente. Per il paziente in convalescenza, il monitoraggio Edi in tempo reale del drive respiratorio quantifica con precisione l'effetto delle terapie di cui sopra.

Una soluzione sostenibile basata su efficienza e responsabilità
Servo-u è una soluzione sostenibile su più livelli: Meno componenti, di lunga durata e facili da rigenerare, provenienti da fonti responsabili, intercambiabili con altri ventilatori Servo e in grado di supportare sempre i tempi di attività. Una piattaforma flessibile e modulare, facilmente aggiornabile per soddisfare le esigenze cliniche in continua evoluzione. Supporto degli esperti, a portata di mano, in caso di bisogno. In altre parole, meno sprechi, maggiore produttività e un ambiente migliore per tutti.
Secondo me è un investimento sicuro: un prodotto solido da cui partire, basato su fondamenta stabili.
Medico e ricercatore di terapia intensiva, Brasile
Sostenibilità grazie all'efficienza
Servo-u aumenta l'efficienza, riduce i costi di manutenzione e gli sprechi. Condivide molti componenti e parti con altri ventilatori Servo. Le batterie sostituibili a macchina in uso, e le cassette espiratorie facili da pulire sono intercambiabili, il che significa che è possibile utilizzare qualsiasi cassetta pronta per l'uso quando un paziente è in attesa. È inoltre possibile scegliere tra una gamma di materiali di consumo come cateteri, nebulizzatori e interfacce. Tutti i ricambi e i materiali di consumo originali sono ottimizzati per garantire prestazioni elevate e durature.
Supporto extra con Getinge Care
Con molti centri di assistenza in tutto il mondo, siamo sempre vicini a voi. Per massimizzare l'operatività, contattateci per ottenere informazioni sui contratti di assistenza locali. Il nostro pacchetto Getinge Care, ad esempio, è disponibile in quattro diversi livelli di assistenza a seconda delle vostre esigenze. Qualunque sia la vostra specifica situazione, i nostri tecnici dell'assistenza e il nostro personale, molti dei quali sono medici, sono sempre a vostra disposizione per aiutare. Servo-u è inoltre progettato per un elevato grado di connettività: il ventilatore si collega a un'ampia gamma di sistemi PDMS e monitor paziente. Può inoltre utilizzare MSync (opzionale) come convertitore HL7, il che rende il sistema conforme alle specifiche tecniche IHE
Brochure
-
Servo-u gives you many options for personalized lung protection and weaning, for treatment of all patient categories. All are easy to understand, implement and use.
-
The physiological challenges of mechanical ventilation requires a powerful toolkit, offering the right protection for each patient at the right time.
-
Achieve faster personalized weaning with lung and diaphragm-protective ventilation.
-
Help patients suffering from obstructive lung diseases, such as asthma, bronchiolitis, and COPD, breathe easier where additional targeted support may be required.
Opuscolo
-
Expand the performance of your flexible Servo-u with additional functionalities and features allowing you to adapt more easily to your ever-changing clinical needs.
Dati tecnici
-
Detect electrical activity of diaphragm, with our range of Edi catheters, enabling NAVA and NIV NAVA ventilation modes, and available in all patient categories.
-
The NutriVent is a nasogastric feeding tube with one or two balloons for monitoring of esophageal, transpulmonary and gastric pressures.
Approfondite le vostre conoscenze con i nostri corsi di formazione ed eLearning
Per ulteriori informazioni sui nostri eventi in loco o sui corsi di formazione da remoto, potete anche contattare il vostro rappresentante locale di vendita e assistenza.