横隔膜活動電位(Edi)を利用して ICU 患者の呼吸補助の必要性を評価することは、標準的なモニタリングパラメータを補完する優れた役割と価値があると、シニア呼吸コンサルタントの Sten Borgström は述べています。
多くの場合、評価時間を大幅に短縮できます。ゲティンゲは、呼吸モニタリングに Edi 信号を使用するスウェーデンの先駆者と会い、その経験について聞きました。
患者の呼吸を理解する
横隔膜活動電位(Edi)への脳の神経インパルスのモニタリングは、人工呼吸器が提供する患者ケアに変革をもたらします。Edi 信号を継続的に解析することで、医師は患者の実際の状態と望ましい呼吸パターンを理解することが可能になります。Sten Borgström 博士(MD、DEAA)によると、Edi の使用で患者の治療スピードが上がり、人工呼吸器の使用時間が短縮されるとのことです。
「以前は、患者が自発呼吸に苦しむ理由を突き止めるのに、30 分から 35 分ほどかかっていました。Edi 信号を使用することで、この理由がすぐにわかります」と、彼は言います。Edi モニタリングには、Edi 信号を受信し、栄養チューブとしても機能する 10 個の電極を備えた経鼻胃管であるEdi カテーテルの挿入が必要です。カテーテルが人工呼吸器に接続され、Edi 信号が人工呼吸器の画面に表示され、患者の駆動力と呼吸努力の規模とタイミングに関する情報が継続的に提供されます。
Borgström 博士は、2008 年にスウェーデン南部の Kalmar 病院でシニア コンサルタント兼医療ディレクターとして勤務していた時に、Edi 測定値を使い始めました。「最初は、NAVA 換気モードを効果的に機能させるためだけに Edi を使用していました。Edi 信号は、適切な NAVA レベルを見つけるための手段に過ぎませんでした」と彼は言います。
「時間の経過とともに、Edi 信号が実際にどのようなもので、何が影響を与えているのかを考え始め、この信号がさまざまな分野でどのように役立つのかを理解し始めました。挿管前、ウィーニング、抜管後のケアはほんの一例です。Edi は、私たちにとって、単一目的のツールから非常に幅広い医療知識を網羅するアプリケーションへと変化しました。」
私にとって、Edi 信号が使えなければ、それは大きな後退を意味します。
Dr Sten Borgström、MD、DEAA
治療プロセス全体におけるメリット
メリットは、治療プロセス開始時から得られます。医師は幅広い呼吸パラメータを使用して、患者の呼吸をモニタリングおよび評価します。Borgström 博士とその同僚は、新しい患者を評価する際に、Edi 測定値が標準的なパラメータを補う価値があるばかりでなく、多くの場合より速く効果的であることを発見しました。
「Edi の測定値で、最初から挿管する必要があるかどうか、または患者の肺が基本的に健康であるかどうかを判断することが可能です。これにより、挿管オプションの緊急性が低下し、医療チームは代わりに非侵襲的換気(NIV NAVA)を採用することができます。」と Borgström 博士は説明します。
彼は、患者の呼吸数が 18 から 28 に上昇し、その Edi 信号と振幅も急激に上昇するシナリオを描いています。「今では、挿管するかどうかの判断基準が 2 つあります。実際、Edi 信号は、呼吸数や酸素飽和度よりもはるかに速く反応することがよくあります。」
「 Edi は重要な事前警告を発します」
医師が酸素飽和度の低下によってそれを観察できるようになるよりずっと前に、体は無気肺組織の傾向を早い段階で感知していると、Borgström 博士は考えています。この文脈において、Edi 信号は、患者の基礎疾患を評価する際に、彼とそのチームに重要な事前警告を提供します。
「 Edi カテーテルを挿入して、Edi 信号の振幅が増加しているかどうかを明確に確認することができます。この増加から、患者の症状が悪化しており、挿管の必要があることがわかります。これは、すぐに挿管するか、しばらく待つか、非侵襲的な NAVA 換気を使用するかを決定する際に、全体像を把握するための重要な役割を果たす、パズルのピースです」と彼は言います。
逆に、Edi は換気の必要性を確認できるばかりでなく、これを終了するための診断ツールとしても使用できます。Borgström 博士は、当初脊髄を含む骨折と考えられていた首の怪我を負った患者のことを思い出します。
「私たちは Edi カテーテルを挿入し、完璧な Edi 信号を発見しました。つまりこれは、断面の病変ではなく、重度のあざを伴う脊髄損傷であることを示していました」と彼は言います。「私たちの認識は、「生涯呼吸ができず、集中治療にも耐えられないかもしれない患者」から、「脳幹から横隔膜までの呼吸経路が完全に機能している患者」へとシフトしたのです。その患者は、若干の麻痺はあるものの、補助なしでの呼吸が可能で、回復しました。」
患者の肺の真の状態の解明
患者の治療においてEdi 信号は、回復がどのように進んでいるかを判断し、患者の肺の基礎状態を評価する際の重要な補助となります。Borgström 博士によると、肺が根本的に健康なのか、中等度の症状で閉塞性があるか、または非常に重篤な症状で閉塞性があるかを、この信号で明らかにすることができます。
「Edi を読み取ることで、組織に空気を出し入れする機械的なポンプではなく、生理学と病理生理学の観点から、肺について説明することができます。NAVA を装着した慢性疾患患者では、時間の経過とともに Edi 信号がどのように出され、肺が回復するにつれて Edi 振幅がどのように減少していくのか、また、この過程が肺の基礎疾患にいかに大きく依存しているかがはっきりとわかります」と Borgström 博士は言います。
彼はさらに付け加えます:「私にとって、これは非常に大きなジグソーパズルのピースであり、Edi 信号を使用することで、患者を肺損傷から保護できると信じています。」 これは、Edi 信号が無気肺または肺内の体液の存在を表示できるためです。
患者への人工呼吸器の使用時間を最小限に抑制

同様に、Edi 測定値は、人工呼吸器から患者を離脱させる複雑なプロセスにおいても、重要な役割を果たします。Edi データは、患者の自発呼吸能力を測定するために使用することができ、臨床チームは、患者の状態がウィーニングには時期尚早であるかどうかを判断することができます。[1] 血液ガスや飽和状態など、ウィーニング期に使用されるその他の値は、測定と解釈により時間がかかります。
Borgström 博士の経験によると、再挿管を回避するために Edi 測定値を使用することも可能であり、これにより、治療を長引かせる可能性のある侵襲的換気に戻る必要がなくなります。「Edi 振幅に急激な増加が見られる場合、再挿管を検討する必要があることを非常に早い時期に知ることができます」と Borgström 博士は言います。「場合によっては、この情報により、再挿管が必要になる前に、NIV NAVA の有無にかかわらず、患者を非侵襲的換気に切り替えることで、再挿管を回避できる場合さえあります。」
私たちの考えは、「生涯呼吸ができず、集中治療を生き延びられないかもしれない患者」から、「脳幹部から横隔膜までの呼吸経路が完全に機能している患者」へとシフトしたのです。この患者は、一部麻痺があるものの、補助なしでの呼吸が可能で、回復しました。
Dr Sten Borgström、MD、DEAA
戻ることはありません
Borgström 博士は、Edi データの欠如について、10 年前の処方箋の安いレンズが入った眼鏡をかけているようなものだと例えています。「私にとって、Edi 信号にアクセスできないことは、大きな後退です」と彼は言います。「私は、患者に最善の治療を提供できませんでした。NAVA と Edi の測定値を使用しないと、有害な患者-人工呼吸器非同調性のリスクが劇的に高まります。」
患者‐人工呼吸器非同調性とは、患者の呼吸器系の時間、フロー、量、または圧力要求に関する、患者と人工呼吸器間の不一致です。これは一般的な現象です。[1]、[3] 非同調の発生率は 10% から 85 % で、患者、人工呼吸器、またはその両方に関連する要因によって引き起こされる場合があります。[2]
最も一般的なタイプ:
- 非効率な努力、オートトリガ、ダブルトリガなどのトリガ
- 早期サイクルまたは遅延サイクルに関連する非同調性
- 過剰または不十分なフローから生じる非同調性
各タイプは、人工呼吸器画面に表示される換気量、フロー、圧波形の目視検査だけでは検出が困難です。[4] 非同調性は、不快感、呼吸困難、肺ガス交換の悪化、呼吸努力の増加、横隔膜損傷、睡眠障害、鎮静剤または神経筋遮断剤の使用増加などの望ましくない結果と関連しています。また、人工呼吸期間の長期化、ウィーニング時期の遅れ、死亡率の増加にも関連しています。[5]
Edi 信号は、医師が患者のニーズに合わせて鎮静レベルを調整し、患者の鎮静に適した量を投薬するのに役立ちます。過剰な鎮静、呼吸駆動の排除、治療の長期化へのリスクはありません。[6] 鎮静剤投与量の精度向上は、Edi 測定値自体にも有益です。これは、鎮静剤や鎮痛剤が Edi 信号、呼吸ドライブ、その他の重要なパラメータに影響を及ぼす可能性があるためです。
Edi 信号の使用
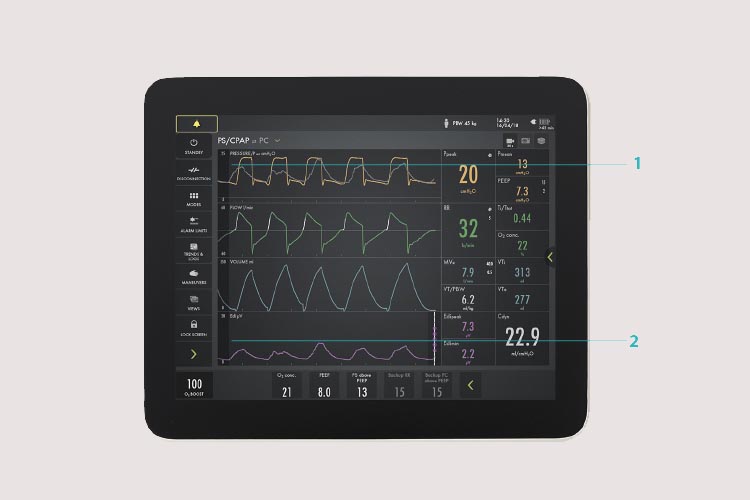
- Edi オーバーレイは、患者と人工呼吸器の非同期を特定するのに役立ちます。例えば、最初の呼吸を注意してみると、サイクルオフの後半(黄色の曲線)が示され、息を吐きたいとき(グレーの曲線)に、完全な呼吸を受け取ることができます。
- Edi 波形とトレンドウィンドウは、必要なサポートレベルを監視するために使用できます。
