-
1. Bellani, et al Epidemiology, Patterns of Care, and Mortality for Patients With Acute Respiratory Distress Syndrome in Intensive Care Units in 50 Countries JAMA. 2016;315(8):788-800. doi:10.1001/jama.2016.0291.
-
2. Fan E, Brodie D, Slutsky AS. Acute Respiratory Distress Syndrome: advances in diagnosis and treatment. JAMA 2018; 319(7): 698-710. Doi: 10.1001/jama.2017.21907.
-
3. Amato MB, Meade MO, Slutsky AS, et al.Driving pressure and survival in the acuterespiratory distress syndrome. N Engl J Med. 2015;372(8):747-755.
-
4. Needham et al.: Timing of Tidal Volume and ICU Mortality in ARDS, ATS Journal 2015
-
5. Yoshida T et al. Spontaneous Breathing during Mechanical Ventilation: Risks, Mechanisms, and Management (FIFTY YEARS OF RESEARCH IN ARDS). Am J Respir Crit Care Med Medicine Volume 195 Number 8 | April 15 2017
-
6. Fan E, Del Sorbo L, Goligher EC, et al. American Thoracic Society, European Society of Intensive Care Medicine, and Society of Critical Care Medicine. An Official American Thoracic Society/European Society of Intensive Care Medicine/Society of Critical Care Medicine Clinical Practice Guideline: Mechanical Ventilation in Adult Patients with Acute Respiratory Distress Syndrome. Am J Respir Crit Care Med. 2017 May 1;195(9):1253-1263.
-
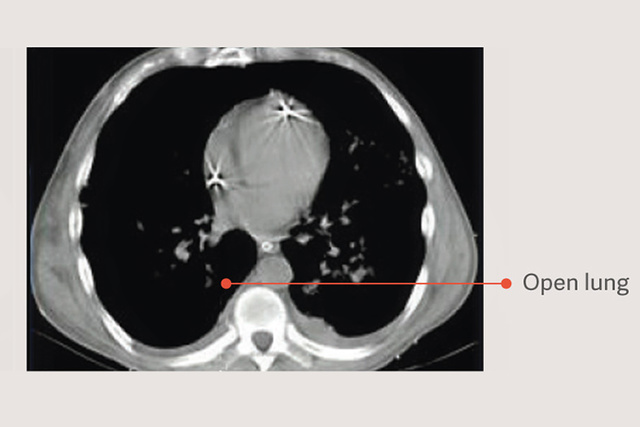
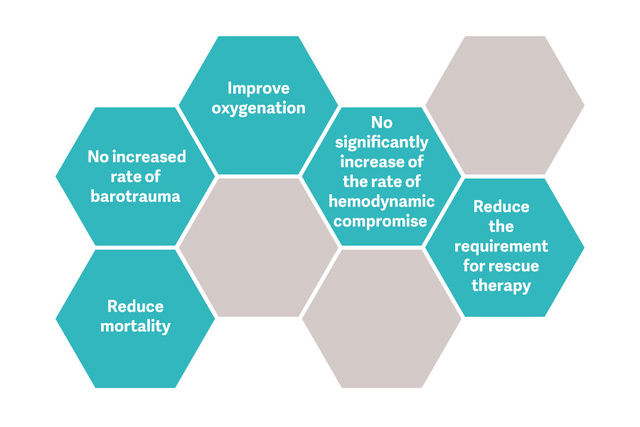
7. Kacmarek RM, et al. Open Lung Approach for the Acute Respiratory Distress Syndrome:A Pilot, Randomized Controlled Trial. Crit Care Med. 2016 Jan;44(1):32-42.
-
8. Goligher EC, Hodgson CL, et al. Lung Recruitment Maneuvers for Adult Patients with Acute Respiratory Distress Syndrome. A Systematic Review and Meta-Analysis. Ann Am Thorac Soc. 2017 Oct;14 (Supplement_4):S304-S311.
-
9. Colombo D, et al. Efficacy of ventilator waveforms observation in detecting patient–ventilator asynchrony. Crit Care Med. 2011 Nov;39(11):2452-7.
-
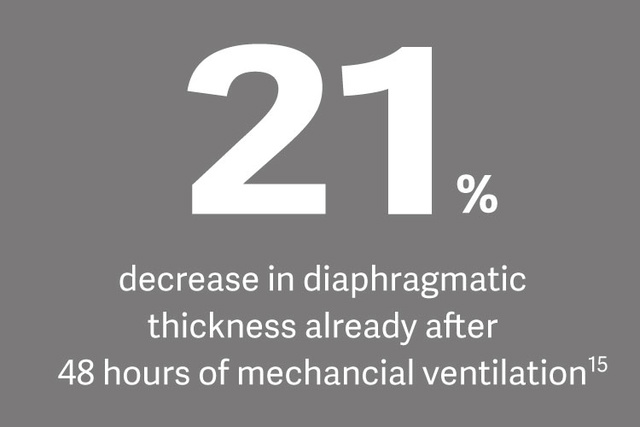
10. Schepens T, et al. The course of diaphragm atrophy in ventilated patients assessed with ultrasound: a longitudinal cohort study. Crit Care. 2015 Dec 7;19:422.
-
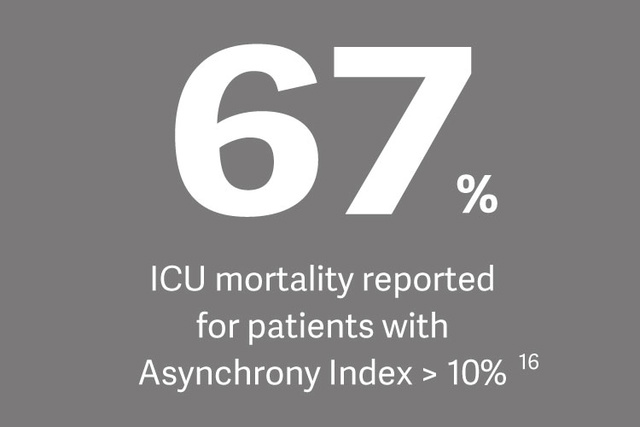
11. Blanch L, et al. Asynchronies during mechanical ventilation are associated with mortality. Intensive Care Med. 2015 Apr;41(4):633-41.
-
12. Dres M, Goligher EC, Heunks LMA, Brochard LJ. Critical illness-associated diaphragm weakness. Intensive Care Med. 2017 Oct;43(10):1441-1452.
-
13. Kim et al. Diaphragm dysfunction (DD) assessed by ultrasonography: influence on weaning from mechanical ventilation. Crit Care Med. 2011 Dec;39(12):2627-30
-
14. Heunks L, Ottenheijm C. Diaphragm Protective Mechanical Ventilation to Improve Outcome in ICU Patients? Am J Respir Crit Care Med. 2017.
-
15. Colombo D, et al. Efficacy of ventilator waveforms observation in detecting patient–ventilator asynchrony. Crit Care Med.2011 Nov;39(11):2452-7.
-
16. Blanch L, et al. Asynchronies during mechanical ventilation are associated with mortality. Intensive Care Med. 2015 Apr;41(4):633-41.