Острый респираторный дистресс-синдром (ОРДС)
Проблемы диагностики и лечения ОРДС

Проблема
ОРДС характеризуется высоким показателем смертности, при этом возникают сложности при диагностике и лечении этого состояния. ОРДС — это прогрессирующее состояние, при котором необходимо раннее начало лечения [1].
ОРДС — это тип острого диффузного воспалительного повреждения легких, которое приводит к повышению проницаемости легочных сосудов, увеличению массы легких и потере аэрированной легочной ткани (Берлинское определение ОРДС). ОРДС характеризуется высоким показателем смертности и может быть вызван несколькими этиологическими причинами.
Лечение пациентов с ОРДС — это сложный процесс, сопряженный с длительной госпитализацией и требующий большого количества медицинских ресурсов [2]. Судя по всему, лечение ОРДС проводится недостаточно эффективно с точки зрения использования рекомендованных подходов к искусственной вентиляции легких и некоторых дополнительных мер. Эти данные свидетельствуют о возможности улучшить ведение пациентов с ОРДС [1].
Текущие рекомендации
Американское общество специалистов по торакальной медицине/Европейское общество специалистов по интенсивной терапии/Общество реаниматологов
Руководство по клинической практике
Искусственная вентиляция легких у взрослых пациентов с острым респираторным дистресс-синдромом [5], [6]
Лечение |
Рекомендация |
Уровень доказательности |
|
Искусственная вентиляция легких низкими дыхательными объемами и давлением вдоха |
Рекомендуется, чтобы взрослые пациенты с ОРДС получали искусственную вентиляцию легких с дыхательным объемом, ограниченным 4–8 мл/кг расчетной массы тела, и давлением плато на вдохе < 30 см H2O |
Настоятельная рекомендация при умеренной уверенности в оценках эффекта |
|
Поворот пациента в прон-позицию |
Рекомендуется, чтобы взрослые пациенты с тяжелым ОРДС находились в прон-позиции более 12 часов в день |
Настоятельная рекомендация при средней — высокой уверенности в оценках эффекта |
|
Высокое ПДКВ или низкое ПДКВ |
Предлагается, чтобы взрослые пациенты с умеренным или тяжелым ОРДС получали более высокие, а не более низкие уровни ПДКВ. |
Условная рекомендация при умеренной уверенности в оценках эффекта |
|
Маневры раскрытия легких (RM) |
Предлагается, чтобы взрослым пациентам с ОРДС проводились маневры раскрытия легких |
Условная рекомендация при умеренной уверенности в оценках эффекта |
|
Экстракорпоральная мембранная оксигенация (ЭКМО) |
Необходимы дополнительные доказательства, чтобы дать окончательную рекомендацию в пользу или против использования ЭКМО у пациентов с тяжелым ОРДС. |
Рекомендуется продолжать исследования клинических показателей у пациентов с тяжелым ОРДС на ЭКМО. |
Значимость информации о волемическом статусе
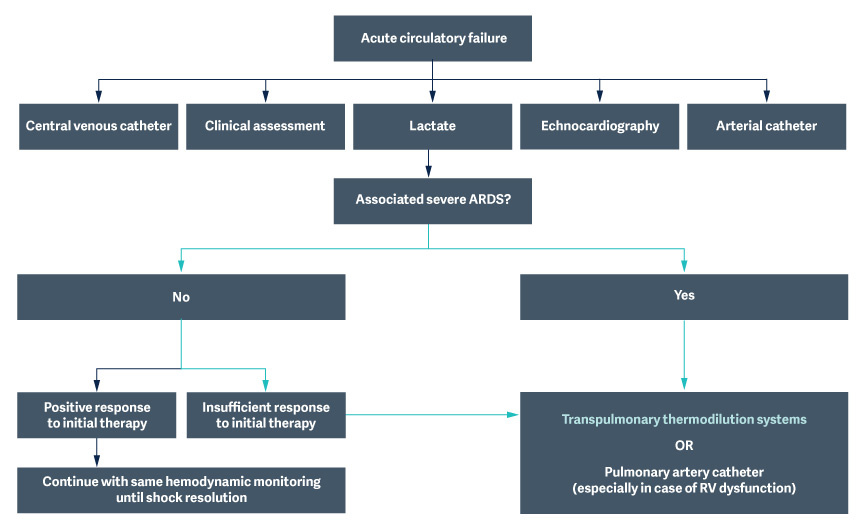
Каждый день врачи в ОРИТ вынуждены сталкиваться с терапевтической дилеммой у пациентов с нарушениями кровообращения и повреждением легких: следует ли прибегнуть к инфузионной терапии?
В случае с тяжелым ОРДС, ассоциированным с шоком, было предложено рассмотреть возможность использования устройств расширенного мониторинга на более ранней фазе, что помогает определить последовательный терапевтический подход.
Цель вентиляции легких
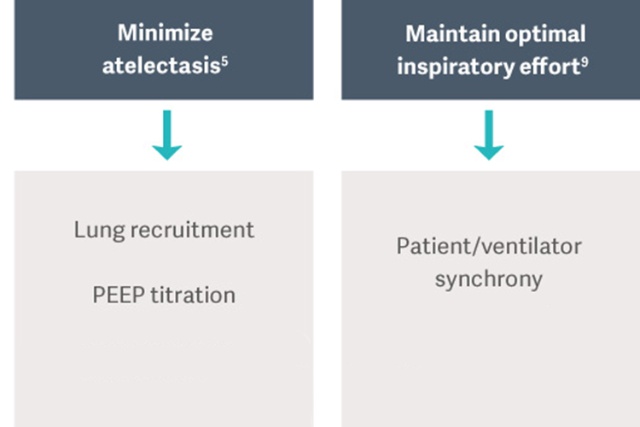
«Цель искусственной вентиляции легких у пациентов с ОРДС заключается в поддержании газообмена
и предотвращении таких осложнений, как повреждение
легких, вызванное аппаратом ИВЛ (VILI), ИВЛ-ассоциированная пневмония (VAP) или ИВЛ-индуцированные
дисфункции диафрагмы (VIDD)» [5].


Диагностика отека легких у кровати пациента
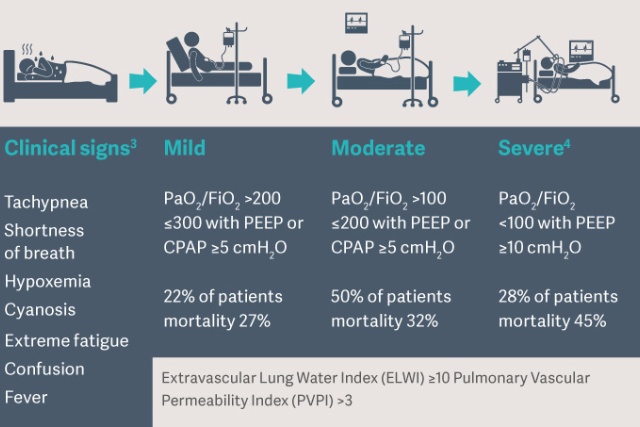
ОРДС характеризуется отеком легких — накоплением жидкости в интерстициальной ткани легких и (или) альвеолах. Он приводит к нарушению газообмена и даже может вызвать легочную недостаточность. Степень отека легких можно легко оценить у кровати пациента посредством измерения индекса содержания внесосудистой воды в легких (ELWI). Следующий важный вопрос: что вызвало отек легких? Индекс проницаемости легочных сосудов (PVPI) позволяет проводить дифференциальную диагностику. При кардиогенном отеке легких важен отрицательный баланс жидкостей, а в случае отека легких, обусловленного проницаемостью, приоритетным является лечение причины воспаления.

ЭКМО при ОРДС
Более 40 лет назад было предложено использовать экстракорпоральную мембранную оксигенацию (ЭКМО) при тяжелой острой дыхательной недостаточности [10]. С того момента технологические усовершенствования сделали ЭКМО более безопасным и простым в использовании методом, что позволило активнее использовать ее при острой дыхательной недостаточности [11].
Вено-венозная ЭКМО стала предпочтительным методом лечения пациентов с дыхательной недостаточностью, рефрактерной к оптимальной искусственной вентиляции легких и консервативному лечению [12].
Экстракорпоральная мембранная оксигенация
при тяжелом остром респираторном дистресс-синдроме
Исследование EOLIA
Эффективность вено-венозной экстракорпоральной мембранной оксигенации (ЭКМО) у пациентов с тяжелым острым респираторным дистресс-синдромом (ОРДС) остается под вопросом [13]. Исследование EOLIA было разработано для того, чтобы определить эффект раннего начала ЭКМО у пациентов с наиболее тяжелыми формами ОРДС [1].
Раннее начало ЭКМО
Смертность 35 %
(44 из 124 пациентов)
249 пациентов
124 пациента сразу же получали вено-венозное ЭКМО, а у
125 продолжалась стандартная терапия
Стандартная вентиляция*
Смертность 46 %
(57 из 125 пациентов)
* При необходимости проводилось ЭКМО по неотложным показаниям
Опубликовано: Combes et al, New England Journal of Medicine 2018; 378:
Эффективность вено-венозной экстракорпоральной мембранной оксигенации (вено-венозная ЭКМО) у пациентов с тяжелым острым респираторным дистресс-синдромом (ОРДС) остается под вопросом. Исследование EOLIA было разработано для того, чтобы определить эффект раннего начала ЭКМО у пациентов с наиболее тяжелыми формами ОРДС.