Ventilação personalizada para melhores resultados
Como nosso ventilador mais avançado, o Servo-u é o resultado de mais de 50 anos de inovações revolucionárias. Ele apresenta ferramentas exclusivas de suporte à decisão, como Pressão transpulmonar, Manobra de Recrutamento Alveolar (OLT), Servo Compass®, Índice de estresse e Aedi - a atividade elétrica do diafragma. E, essencialmente, também oferece nosso modo de ventilação NAVA exclusivo. Em outras palavras, tudo em uma única solução em que não há necessidade de trocar ventiladores ou dispositivos.
Facilidade de uso
Os ventiladores Servo são o resultado de mais de 50 anos de estreita colaboração com clínicos de terapia intensiva em todo o mundo. O resultado é uma inovação contínua, níveis mais altos de segurança do paciente e uma experiência superior do usuário.[1] Ele facilita o aprendizado e a utilização segura.

Proteção pulmonar personalizada
O Servo-u oferece o kit de ferramentas completo para ventilação personalizada. Ele permite detectar riscos antecipadamente e oferece suporte à implementação oportuna e consistente de estratégias personalizadas de ventilação protetora, de acordo com as mais recentes diretrizes internacionais.[2],[3] Em outras palavras, o suporte certo para cada paciente, na hora certa.

Desmame personalizado
Estudos clínicos recentes revelam que a fraqueza diafragmática é predominante (23-84%) em pacientes de UTI e consistentemente associada a um resultado desfavorável.[4] O Servo-u permite monitorar a atividade diafragmática (Aedi) do paciente e personalizar a ventilação para um desmame bem-sucedido. Um estudo recente mostrou que o NAVA reduz o tempo de ventilação mecânica em quase 35%.[5]

Seguro e sustentável
O Servo-u é uma solução segura que foi desenvolvida pensando na eficiência e sustentabilidade - menos peças, materiais duradouros fáceis de reprocessar e de origem responsável. Vários componentes são intercambiáveis com outros ventiladores Servo, para ajudar a otimizar o tempo de atividade e reduzir os custos de compra e manutenção. E, com muitos centros de assistência em todo o mundo, estamos sempre disponíveis para fornecer suporte ao seu hospital.

Seja um recém-nascido de 300 gramas ou um adulto maior, cada paciente tem necessidades especiais. Por isso oferecemos a ventilação personalizada para ajudar a adaptar seus tratamentos. O Servo-u é o nosso ventilador mais completo, oferecendo uma ampla gama de ferramentas e terapias de cuidados avançados.
Produtos relacionados

Orientação com base no contexto
O Servo-u fornece orientações informativas para tudo, desde a verificação antes da utilização até o ajuste inicial dos parâmetros e durante todo o tratamento.
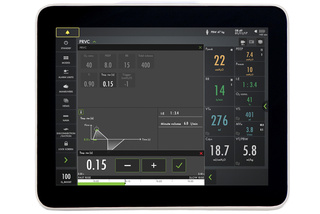
Parâmetros da Escala de Segurança
A ferramenta Escala de Segurança do sistema torna as alterações de parâmetros rápidas e intuitivas, enquanto imagens dinâmicas ilustram como essas alterações podem afetar a ventilação.
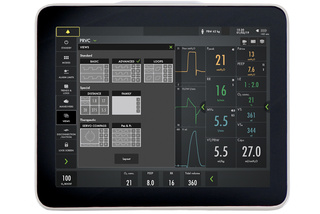
Escolha sua visualização
- Básica, Avançada e Laços
- Distância e Família
- Servo Compass e Pes e PL
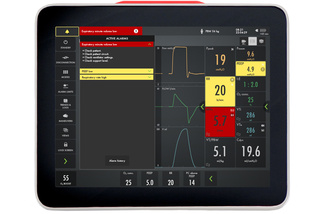
Gerenciamento de alarmes
A tela acende quando um alarme é acionado, e esse sinal é visível de qualquer ponto de vista. As listas de verificação na tela ajudam a gerenciar cada alarme ativo e evitar alarmes indesejados.
Proteja os pulmões e outros órgãos
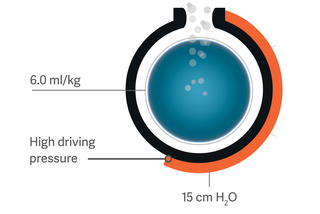
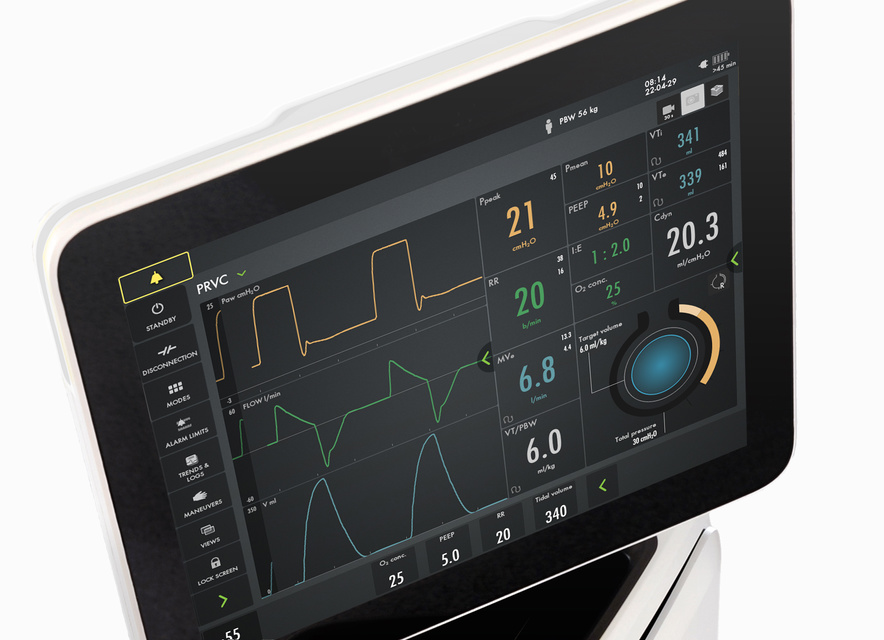
Servo Compass
O Servo Compass facilita a visualização quando a pressão de platô/distensão ou motriz ou o volume corrente por peso corporal predito (VT/PBW) estão fora dos alvos predefinidos e são necessárias intervenções.[6] A complacência dinâmica calculada com precisão (Cdin) e o índice de estresse (SI) completam a imagem, ajudando a detectar alterações no volume pulmonar e a verificar a hiperdistensão. [7],[8],[9]
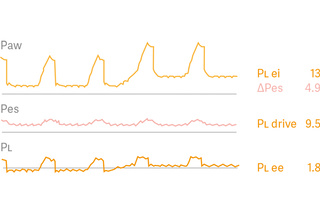
Pressão transpulmonar
Para simplificar a manometria esofágica e melhorar a precisão, desenvolvemos uma manobra automática para validar o posicionamento e o enchimento do balão. Uma visualização de diagnóstico fornece formas de onda de pressão esofágica (Pes) e transpulmonar (PL), com parâmetros-chave para a avaliação de segurança da ventilação controlada e espontânea. A relação entre as vias aéreas e as pressões transpulmonares agora é muito mais intuitiva.
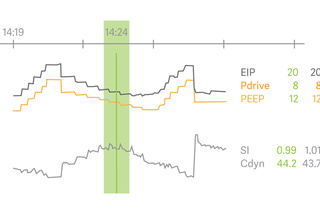
Manobra de Recrutamento Alveolar (OLT)
As tendências da Manobra de Recrutamento Alveolar (OLT) ajudam a avaliar a mecânica pulmonar e a troca gasosa a cada respiração, em tempo real e retrospectivamente. Ela fornece flexibilidade e orientação ao personalizar a PEEP e a pressão distensão/motriz durante manobras de recrutamento, posição prona e suporte extracorpóreo à vida. O índice de estresse, a eliminação do dióxido de carbono e as pressões transpulmonares também estão totalmente integrados.
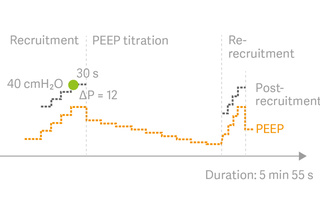
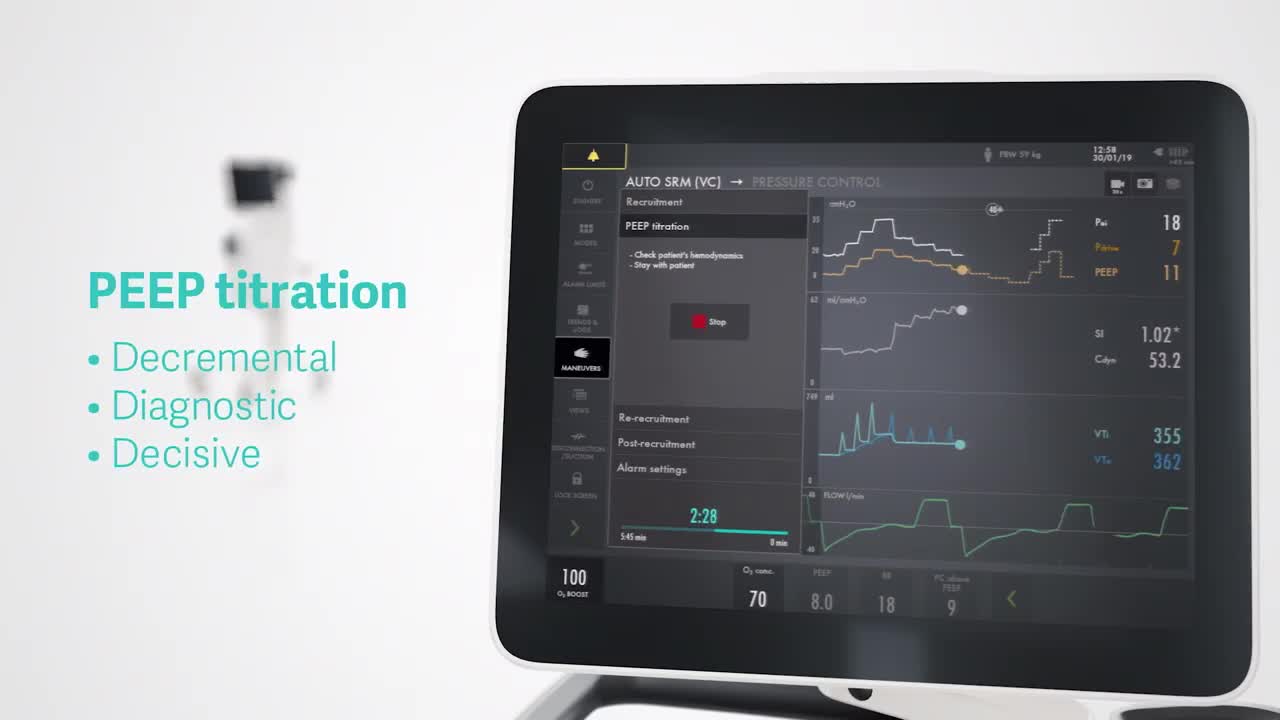
Manobras de recrutamento automático
O Auto SRM é um fluxo de trabalho automático para manobras de recrutamento passo-a-passo com base na abordagem Pulmão Aberto(OLA) .[10]
A ferramente guia o usuário facilmente pelo recrutamento, titulação decremental de PEEP, novo recrutamento e personalização pós-recrutamento de PEEP e pressão distensão/motriz, com base na Cdin ideal. Os recursos de diagnóstico incluem a avaliação da capacidade de recrutamento e suporte adicional à decisão quando os pacientes não respondem à manobra de recrutamento.[11]
Desmame mais cedo com um diafragma ativo
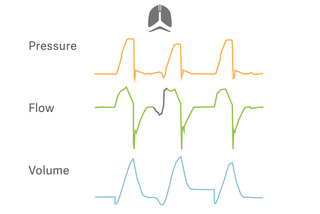
Volumes correntes de proteção direcionados
O PRVC é um modo direcionado a volume real que se adapta automaticamente à pressão inspiratória para levar em consideração as mudanças rápidas na mecânica pulmonar. A regulação separada
de respirações controladas e assistidas reduz as variações do volume corrente e garante uma pressão distensão/motriz mais baixa. Uma estratégia de baixo volume corrente pode, portanto, ser mantida
quando o paciente começa a respirar espontaneamente.
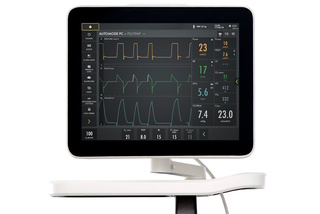
Facilite a transição para a respiração espontânea
O modo automático interativo facilita a transição para a respiração espontânea para pacientes e funcionários. Alterna facilmente entre os modos controlado e assistido, dependendo do esforço do paciente. Existem três combinações disponíveis para o modo automático:
- PC ⇆ PS
- PRVC ⇆ VS
- VC ⇆ VS
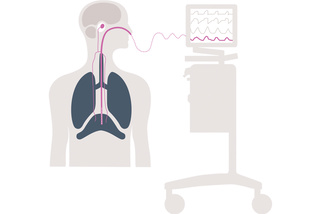
Faça o diagnóstico da respiração e comece o desmame
Aedi - o sinal vital de respiração - é uma ferramenta de diagnóstico no leito que permite monitorar e proteger a atividade diafragmática do paciente.[12],[13] O Servo-u permite visualizar o Aedi na tela, facilitando a identificação de excesso de assistência, supersedação e assincronia ao otimizar a administração da ventilação e avaliar a prontidão para o desmame. O resultado: intervenções antecipadas e mais embasadas.[6],[10]
Ative o diafragma e proteja os pulmões
A NAVA (Assistência Ventilatória Ajustada Neuralmente) usa o Aedi para fornecer suporte personalizado, invasivo e não invasivo. Ele promove a respiração espontânea protetora dos pulmões com maior eficiência diafragmática e menos períodos de excesso e falta de assistência.[14],[15],[16],[17],[18],[19],[20] Também melhora a experiência de UTI do paciente, ajudando a reduzir a sedação com maior conforto e qualidade de sono.[5],[21],[22],[23],[24],[25]

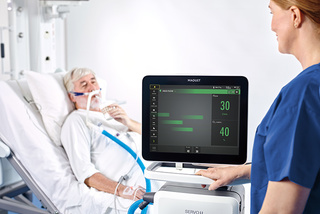
Terapia com alto fluxo
A terapia com alto fluxo reduz o trabalho respiratório do paciente por meio de um fluxo exato de oxigênio aquecido e umidificado, aumentando o conforto e a tolerância.[31] Não há necessidade de mudar para um sistema com alto fluxo separado, e o fluxo de trabalho permite o fornecimento tanto por meio de interfaces não invasivas quanto de traqueostomia invasiva.
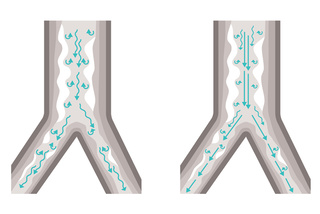
Terapia Suave com Heliox
Heliox é a nossa opção de terapia para pacientes com dificuldade de respirar devido à resistência das vias aéreas associada a vários tipos de doenças respiratórias. Seguro, confiável e fácil de usar, o Heliox é uma mistura de hélio e oxigênio que, devido à sua baixa densidade, facilita o fluxo laminar e minimiza a pressão das vias aéreas. A ilustração acima mostra que a terapia com Heliox promove melhor fluxo laminar com menos turbulência em um paciente típico com asma.[32]
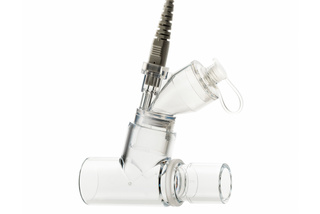
Melhore o conforto com o nebulizador integrado Aerogen®
Nebulizador Aerogen® - esse recurso totalmente integrado oferece uma deposição pulmonar significativamente maior em comparação com nebulizadores a jato.[33] O design de preenchimento de medicamentos em circuito fechado minimiza a transmissão de aerossóis infecciosos gerados pelo paciente.[34] Para o paciente em recuperação, o monitoramento do impulso respiratório em tempo real Aedi quantifica com precisão o efeito das terapias acima.[35],[36]

Uma plataforma modular
Uma variedade de opções de software e módulos de hardware intercambiáveis permitem que você configure de acordo com suas necessidades atuais e atualize conforme essas necessidades mudem. Isso também significa que os módulos podem ser movidos entre os ventiladores, reduzindo os custos gerais.

Consumíveis de alta qualidade
Oferecemos uma ampla linha de consumíveis prontamente disponíveis, projetados para fornecer segurança ao paciente e facilidade de uso; tudo para ajudar a proteger suas operações diárias.
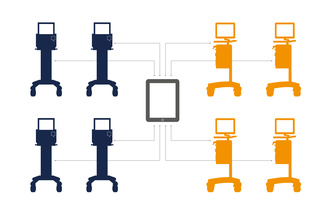
Conectado aos seus dados
O Talis ajuda a conectar seus ventiladores Servo ao sistema de informações hospitalares ou ao sistema de gerenciamento de dados do paciente (PDMS). Dados clínicos e dos pacientes são transferidos em tempo real para apoiar a tomada de decisões clínicas.

Máximo tempo em atividade
Otimizar a manutenção de seu equipamento costuma ser uma oportunidade não aproveitada de maximizar a produtividade e reduzir os custos. Nossa oferta de manutenção Getinge Care permite que você se concentre no que é mais importante - salvar vidas.
Simples de aprender e mais seguro de usar
Simples de aprender e mais seguro de usar
Um indicador luminoso de alarme ao redor do quadro superior da tela %E9 vis%EDvel de todas as dire%E7%F5es. Os alarmes s%E3o mostrados em tr%EAs cores: vermelho (prioridade mais alta), amarelo (prioridade m%E9dia) e azul (prioridade baixa). A indica%E7%E3o de alarme %E9 mostrada de duas formas: valor piscante (medido ou indicado) e mensagem de alarme na %E1rea de mensagem de alarme.
%C9 poss%EDvel salvar at%E9 40 capturas de tela ou grava%E7%F5es no ventilador. Ou export%E1-los para uma unidade USB. Para fazer uma captura de tela, pressione o bot%E3o C%E2mera ou, para gravar dados de forma de onda, pressione o bot%E3o do gravador de v%EDdeo. As tend%EAncias e os dados podem ser salvos pressionando o bot%E3o Media e salvos na biblioteca de tend%EAncias e registros para visualiza%E7%E3o posterior.
Se precisar de valores adicionais, pressione essa seta verde para obter todos os par%E2metros medidos no modo de ventila%E7%E3o que estiver usando. Ao pressionar a seta Modo, todos os par%E2metros definidos s%E3o exibidos.
Um resumo p%F3s-recrutamento com resultados codificados por cores e configura%E7%F5es personalizadas fornece suporte adicional %E0 decis%E3o cl%EDnica.
O bot%E3o de configura%E7%F5es adicionais permite que voc%EA acesse rapidamente outros modos ou terapias ventilat%F3rias, conforme necess%E1rio.
Voc%EA tamb%E9m pode retornar rapidamente %E0s configura%E7%F5es principais a qualquer momento pressionando aqui.
A tela pode ser girada em 360%B0, permitindo que voc%EA coloque o ventilador em qualquer lugar ao redor da cama, dependendo dos requisitos cl%EDnicos
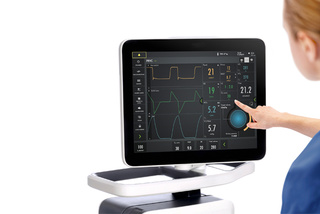
Tela touchscreen intuitiva
A tela touchscreen intuitiva torna o Servo-u fácil de entender e usar. Textos informativos, imagens dinâmicas e suporte no fluxo de trabalho ajudam a equipe a se orientar rapidamente e seguir as diretrizes. A interface também simplifica o compartilhamento de conhecimento com a tela touchscreen intuitiva, facilitando a captura de telas e registros e a conexão com uma tela maior.
Flexibilidade por meio do design ergonômico
O Servo-u apresenta um design ergonômico. A tela pode ser girada em 360°, o que significa que você pode colocar o ventilador em qualquer lugar em torno da cama, dependendo dos requisitos clínicos. Você também pode montar o Servo-u em uma unidade de suprimento de teto ou prateleira. O sistema é leve e compacto, o que o torna altamente adequado para o transporte intra-hospitalar.
Proteção pulmonar personalizada, a cada respiração
Estudos clínicos recentes sugerem que muitos ventiladores não possuem ferramentas eficazes de apoio à decisão no leito. É um problema que resulta no atraso ou na aplicação inconsistente de estratégias de ventilação protetora. Em última análise, isso pode prejudicar o paciente e piorar o resultado.[2],[7],[37] Para evitar essas situações, o Servo-u oferece o kit de ferramentas completo para ventilação personalizada.

Desmame personalizado com ventilação protetora pulmonar e diafragmática
Impulso e esforço respiratórios monitorados pela atividade elétrica do diafragma (Aedi) ou pressão esofágica (Pes). Suporte de desmame por meio do Automode, NAVA, Terapia de Alto Fluxo e Heliox
O NAVA reduz o tempo de ventilação mecânica em quase 35%.[5]
Volumes e pressões de proteção alvo
O PRVC é um modo direcionado a volume real que adapta automaticamente a pressão inspiratória para levar em consideração as mudanças rápidas na mecânica pulmonar. A regulação separada de respirações controladas e assistidas reduz as variações do volume corrente e garante uma pressão distensão/motriz mais baixa. Portanto, uma estratégia de baixo volume corrente pode ser mantida quando o paciente começa a respirar espontaneamente.
Nosso modo automático interativo facilita a transição para a respiração espontânea para pacientes e funcionários. Ele alterna facilmente entre os modos controlado e assistido, dependendo do esforço do paciente.
Faça o diagnóstico da respiração para facilitar o desmame
O Aedi - o sinal vital de respiração - é uma ferramenta de diagnóstico no leito que permite monitorar o impulso e o esforço respiratórios e proteger a atividade diafragmática do paciente.[12],[13] Com o sinal Aedi continuamente visível, é possível detectar a inatividade do diafragma, sedação excessiva, assincronia do paciente com o ventilador e excesso e falta de assistência. Você também pode monitorar alterações no aumento do trabalho de respiração durante os testes de desmame e pós-extubação. O monitoramento Aedi está disponível em todos os modos de ventilação invasiva e não invasiva, e pode ser usado desde o primeiro dia até a alta da unidade de terapia intensiva.

Exercite o diafragma e proteja os pulmões
O NAVA (Assistência Ventilatória Ajustada Neuralmente) segue o Aedi do paciente para personalizar a respiração espontânea protetora pulmonar com maior eficiência diafragmática e menos períodos de excesso e falta de assistência. O NAVA encurta o tempo para desmame e ventilação mecânica, além de aumentar o número de dias sem ventilador. O NAVA VNI melhora significativamente a interação paciente-ventilador e reduz as complicações de VNI.[38] Em pacientes com exacerbação aguda de DPOC, pode ser eficaz no gerenciamento do estado e na melhora dos resultados dos pacientes.[27],[38],[39],[40],[41]

Aumente o conforto com terapias eficazes
A terapia com alto fluxo reduz o trabalho de respiração do paciente, fornecendo um fluxo exato de gás umidificado com concentração de oxigênio definida.
A terapia com Heliox foi projetada para pacientes com doenças de resistência das vias aéreas.
Nebulizador Aerogen® - esse recurso totalmente integrado oferece uma deposição pulmonar significativamente maior em comparação com nebulizadores a jato. Seu design de preenchimento de medicamentos em circuito fechado minimiza a transmissão de aerossóis infecciosos gerados pelo paciente. Para o paciente em recuperação, o monitoramento do impulso respiratório em tempo real Aedi quantifica com precisão o efeito das terapias acima

Uma solução sustentável baseada na eficiência e responsabilidade
O Servo-u é uma solução sustentável em vários níveis: Menos peças, duradouras, fáceis de reprocessar, obtidas com responsabilidade, intercambiáveis com outros Servos e que sempre ajudam no seu tempo de atividade. Uma plataforma flexível e modular que pode ser facilmente atualizada para suas necessidades clínicas em constante evolução. Suporte especializado disponível, se necessário. Em outras palavras, menos desperdício, mais produtividade e um ambiente melhor para todos.
Na minha opinião, este é um investimento seguro – um produto compacto a ser aproveitado, com uma base sólida.
Médico Intensivista e pesquisador, do Brasil
Sustentabilidade por meio da eficiência
O Servo-u agrega eficiência, reduz os custos de manutenção e
diminui o desperdício. Ele compartilha muitos componentes e peças com outros
ventiladores Servo. Baterias substituíveis em funcionamento, por exemplo, e cassetes expiratórios fáceis de limpar
e intercambiáveis, o que significa que é possível utilizar
qualquer cassete pronto para uso se um paciente estiver aguardando. Você também pode
escolher entre uma variedade de consumíveis, como cateteres, nebulizadores e
interfaces. Todas as peças e consumíveis originais são otimizados para proporcionar um
alto desempenho duradouro.
Suporte extra com o Getinge Care
Com muitos centros de serviço em todo o mundo, estamos sempre por perto. Para
maximizar o tempo de atividade, peça-nos informações sobre contratos de manutenção locais. Nossa Getinge
O pacote de assistência Care, por exemplo, vem em quatro níveis diferentes de suporte,
dependendo de suas necessidades. Seja qual for a sua situação específica, nossos técnicos de serviço qualificados
e funcionários, muitos dos quais são médicos, estão sempre
prontos para ajudá-lo. O Servo-u também é projetado para um alto grau
de conectividade: o ventilador se conecta a uma ampla variedade de sistemas PDMS
e monitores de pacientes. Ele também pode usar o MSync (opcional) como
um conversor HL7, o que torna o sistema em conformidade com a IHE Technical
Estruturas
Marketing Sales - Brochures
-
Servo-u gives you many options for personalized lung protection and weaning, for treatment of all patient categories. All are easy to understand, implement and use.
-
The physiological challenges of mechanical ventilation requires a powerful toolkit, offering the right protection for each patient at the right time.
-
Achieve faster personalized weaning with lung and diaphragm-protective ventilation.
-
Help patients suffering from obstructive lung diseases, such as asthma, bronchiolitis, and COPD, breathe easier where additional targeted support may be required.
Marketing Sales - Sales Flyer
-
Expand the performance of your flexible Servo-u with additional functionalities and features allowing you to adapt more easily to your ever-changing clinical needs.
Marketing Sales - Data Sheet
-
Detect electrical activity of diaphragm, with our range of Edi catheters, enabling NAVA and NIV NAVA ventilation modes, and available in all patient categories.
-
The NutriVent is a nasogastric feeding tube with one or two balloons for monitoring of esophageal, transpulmonary and gastric pressures.
Melhore seus conhecimentos com nossos cursos de e-Learning e treinamento
No Getinge Educational Institute, temos material dedicado a tópicos relacionados a Cuidados Intensivos, Procedimentos Cardiovasculares, Centro Cirúrgico e Processamento de Esterilização. Oferecemos suporte com informações sobre as tecnologias atuais e as melhores práticas para aumentar seu desempenho e produtividade.
Para obter mais informações sobre nossos eventos no local ou treinamentos remotos, você também podeentrar em contato com seu representante local de vendas e serviços.