Sfida: ottimizzare il trattamento volumetrico nei pazienti ARDS
La vita di un paziente gravemente malato dipende dalla giusta decisione sul passaggio terapeutico da intraprendere. Con l'ARDS questo aspetto è ancora più critico perché il polmone lesionato ha una maggiore permeabilità polmonare con conseguente edema polmonare. Per applicare la terapia appropriata è essenziale avere un quadro chiaro e tempestivo dello stato emodinamico del paziente. La rapidità della terapia influisce sugli esiti.
È possibile quantificare un edema polmonare?
Negli ultimi 2 decenni è stata osservata l'introduzione e l'evoluzione della tecnica di termodiluizione transpolmonare (TPTD). [1] Ciò consente di quantificare l'edema polmonare mediante l'indice di acqua polmonare extravascolare (ELWI) e l'indice di permeabilità vascolare polmonare (PVPI). La PVPI consente la diagnosi differenziale dell'origine dell'edema polmonare: cardiogeno o indotto dalla permeabilità. ELWI e PVPI possono essere utilizzati come criteri che indicano il rischio di somministrazione di liquidi. [2]
L'acqua polmonare extravascolare è un accumulo di liquido nell'interstizio del tessuto polmonare e/o negli alveoli. L'indice di permeabilità vascolare polmonare (PVPI) è un riflesso indiretto dell'integrità della barriera alveolo-capillare.
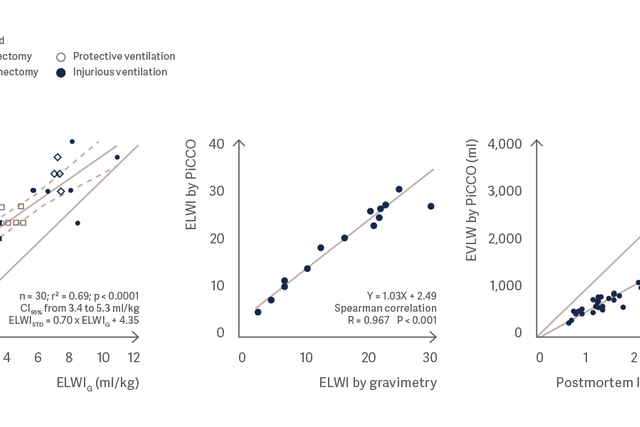
La misurazione dell'acqua polmonare con PiCCO si correla molto bene con la misurazione gravimetrica dell'acqua polmonare e il peso polmonare post-mortem. [3], [4], [5]
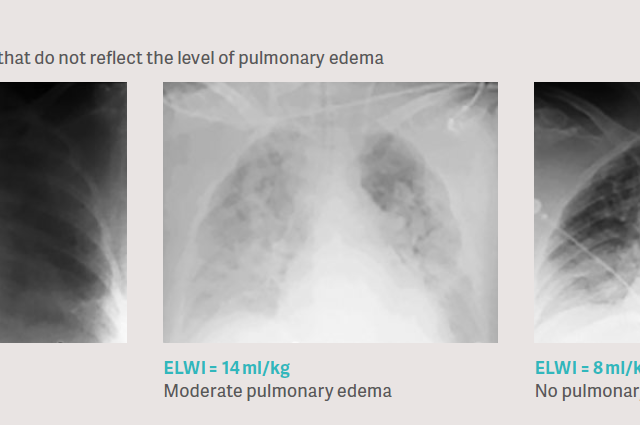
Caso clinico: La radiografia del torace non mostra in modo affidabile il livello dell'edema polmonare.
L'approccio clinico abituale per valutare l'edema polmonare è la valutazione di una radiografia toracica. La radiografia toracica è molto difficile da interpretare, poiché è una misurazione della densità, influenzata da tutti i comparti del torace come ossa, muscoli, strati di tessuto, sangue, vasi sanguigni, aria, edema tissutale, effusione pleurica ed eventualmente anche edema polmonare. Pertanto, in studi clinici è stato dimostrato che la valutazione radiografica toracica per l'edema polmonare è molto imprecisa rispetto alla quantificazione diretta mediante termodiluizione transpolmonare. [6], [7], [8].
Edema polmonare cardiogeno o da permeabilità?
Il PVPI è un riflesso indiretto dell'integrità della
barriera alveolo-capillare. Viene calcolato in base alla relazione tra EWLI e volume ematico polmonare (PBV), il rapporto tra il volume di liquido che fuoriesce dai vasi e il volume di liquido che rimane nei vasi. [9]
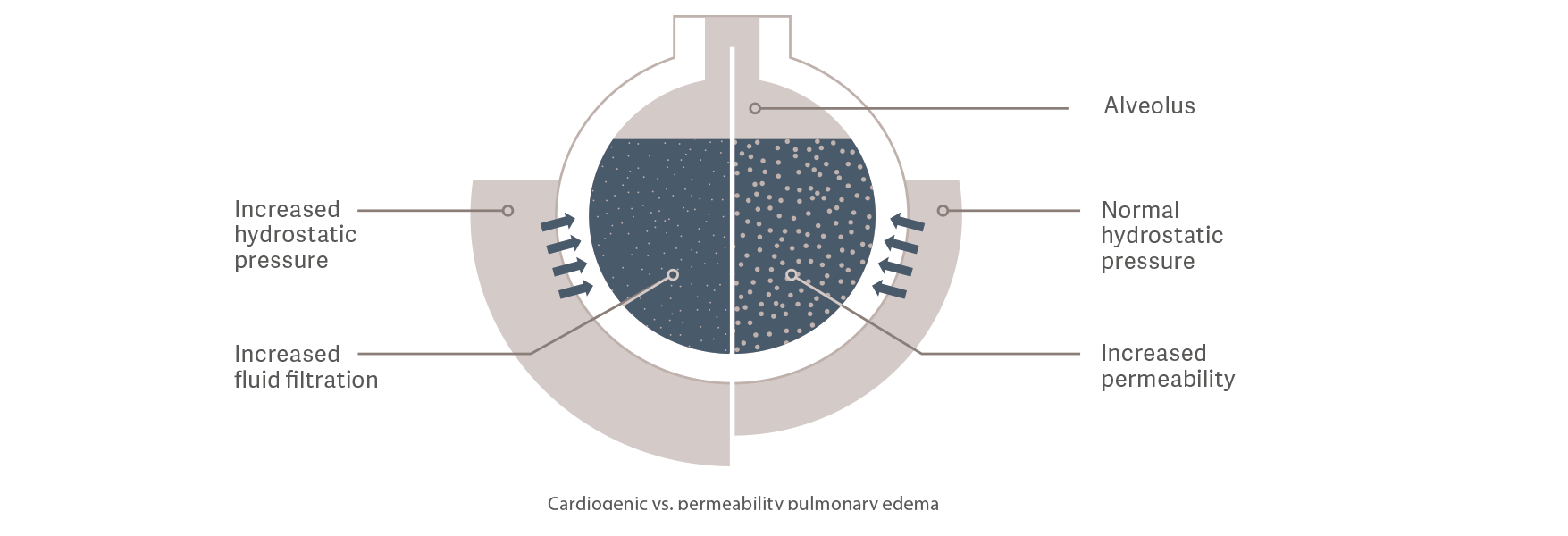
Edema polmonare cardiogeno
La pressione idrostatica aumenta a causa di un sovraccarico di liquido intravascolare.
Ciò causa perdite di fluidi nello spazio extravascolare.
Edema polmonare da permeabilità
La permeabilità vascolare aumenta a causa di una reazione infiammatoria causata, ad esempio, da sepsi. Ciò comporta un maggiore trasferimento di liquidi, elettroliti
e proteine dallo spazio intravascolare a quello extravascolare, anche
con uno stato dei liquidi intravascolari e della pressione idrostatica da normale a basso.
L'interazione tra ELWI e PVPI apporta un beneficio clinico
La necessità di identificare e quantificare l'edema polmonare in sindromi complesse come l'ARDS può influenzare gli esiti. L'accumulo di edema polmonare compromette lo scambio gassoso respiratorio, con conseguente difficoltà respiratoria. I parametri ELWI e PVPI possono essere utilizzati per quantificare in modo sensibile l'edema polmonare al posto letto. Consente inoltre di valutare la gravità dell'ARDS.[2]
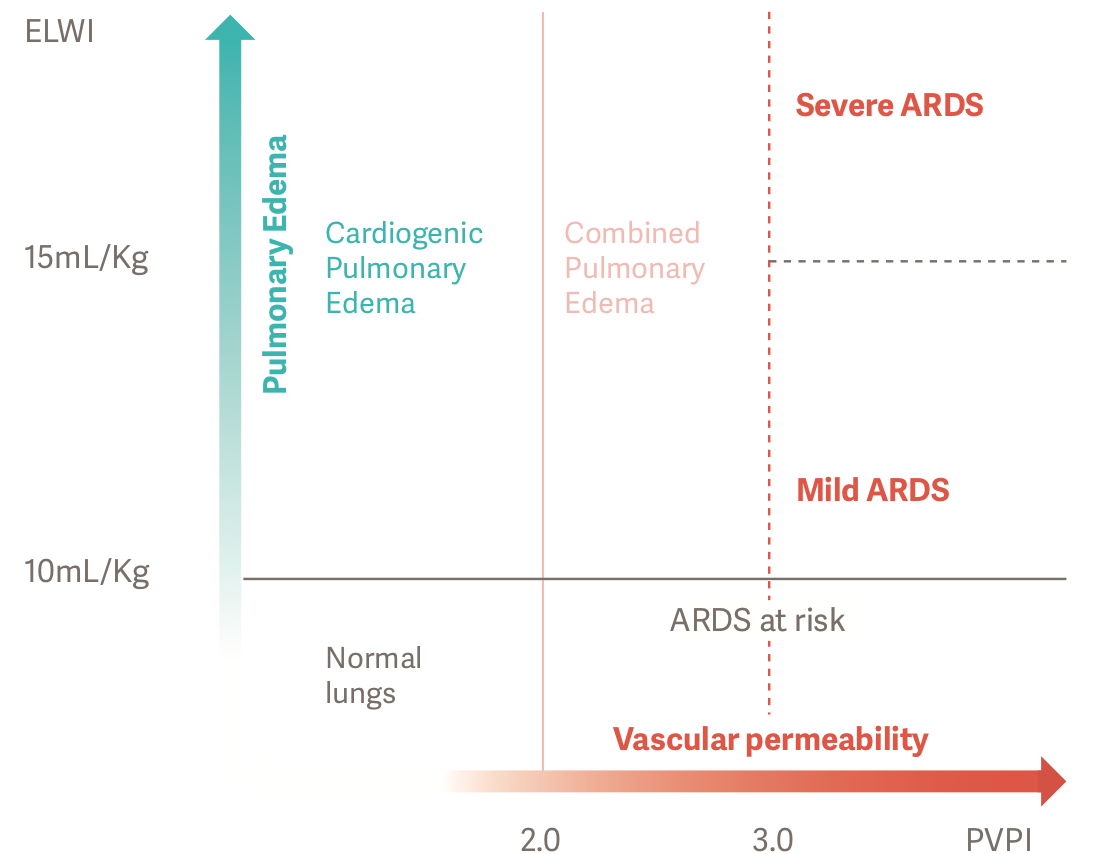
È possibile effettuare diagnosi accurate e oggettive per i pazienti ARDS utilizzando ELWI e PVPI. Un PVPI superiore a 3 con ELWI superiore a 10 ml/kg rappresenta un edema polmonare indotto da permeabilità aumentata o un'ARDS. [2]
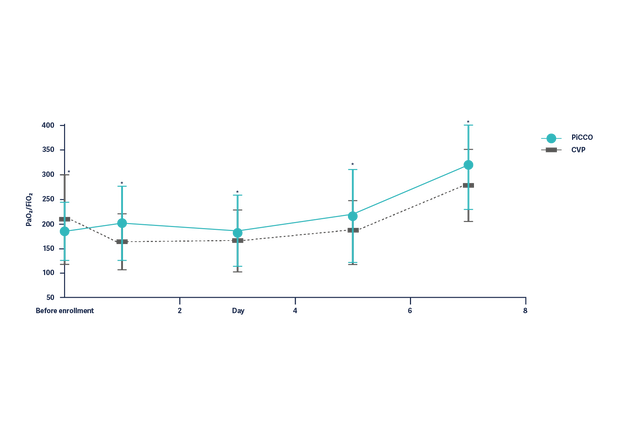
La gestione dell'ARDS basata su PiCCO migliora gli esiti
Nel contesto dell'ARDS, gli studi suggeriscono che la gestione basata su protocolli che includono le misurazioni ELWI è sicura, favorisce un minore bilancio cumulativo dei liquidi, migliora la mortalità in terapia intensiva e riduce la durata della ventilazione meccanica, la degenza in terapia intensiva e i costi di trattamento. [10]
Il miglioramento dell'ossigenazione (PaO2/FiO2) nei pazienti ARDS in 7 giorni è significativamente migliorato nei pazienti con gestione emodinamica basata sui parametri PiCCO.