
Erken Koruyucu Mekanik Ventilasyon, ARDS sonuçları için kilit öneme sahiptir
Lungsafe çalışması, koruyucu ventilasyonun tutarlı bir şekilde uygulanmadığını, risk altındaki akciğerin tanımlanması için daha erişilebilir ve etkili yatak başı araçlarına olan ihtiyacı yansıttığını göstermiştir [1]. Bu önemli çalışma, ARDS'nin yeterince tanınmadığı, yetersiz tedavi edildiği ve hala yüksek bir mortalite oranıyla ilişkili olduğu sonucuna varmıştır.
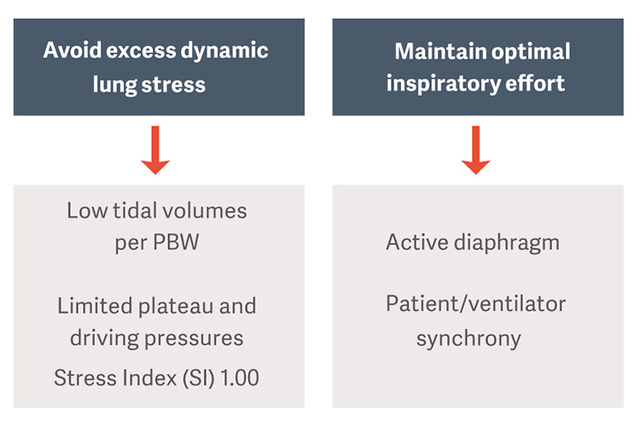
Aşırı dinamik akciğer stresi ve diyafram yarası nasıl önlenir?
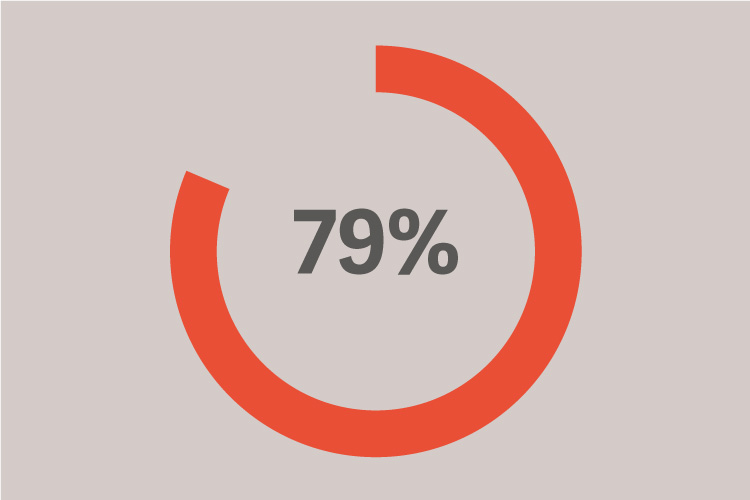
ARDS'li hastalar arasında, invaziv ventilasyonun ilk 48 saatinde gelişir.
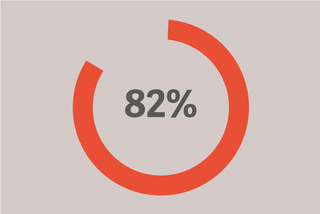
12'den az bir PEEP alındı.
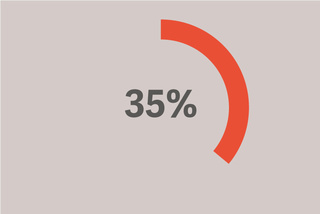
8 ml/kg PBW'nin üzerinde bir tidal hacim alındı.
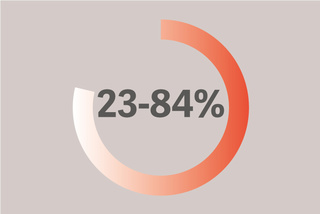
Kötü sonuçlarla ilişkili diyafram zayıflığından muzdariptir.
Bkz. referans [1]
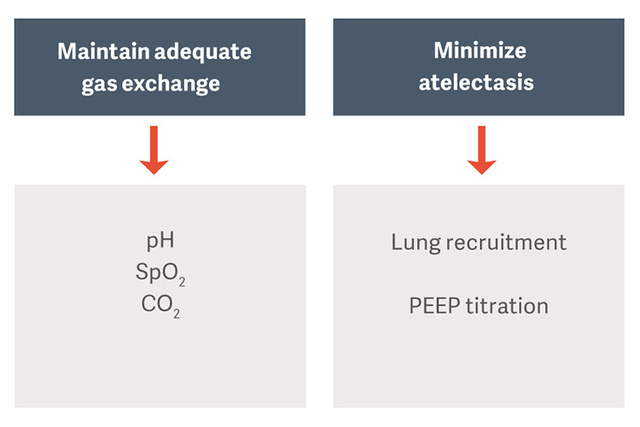
Akciğer ve diyafram koruyucu ventilasyon
ARDS'li hastalarda mekanik ventilasyonun amacı ventilatöre bağlı akciğer hasarı (VILI), ventilatöre bağlı pnömoni (VAP) veya ventilasyona bağlı diyafram disfonksiyonu (VIDD) gibi komplikasyonlardan kaçınırken gaz değişimini sürdürmektir.[2]
Standart bakım olarak önerilen koruyucu ventilasyon stratejileri, ventilasyona bağlı akciğer hasarı (VILI) riskini azaltmak için tahmini vücut ağırlığı (PBW) başına düşük tidal hacimler ve sınırlı plato ve sürüş basınçları reçete etmektir [3].
ARDS'li hastalarda YBÜ mortalitesini maksimum düzeyde azaltmak için koruyucu ventilasyonun zamanında tanınması ve derhal uygulanması önemli olabilir [4].
Neden sürücü basınç?
Sürücü basınç (ΔP) akciğer yükünün dolaylı bir ölçümüdür. Toplam solunum sistemi kompliyansına göre tidal hacmin oranı olarak tanımlanır (ΔP = VT/CRS) ve inspiratuar çaba göstermeyen hastalar için plato basıncı eksi PEEP (ΔP = Pplato - PEEP) olarak rutin olarak hesaplanabilir.
Amato ve arkadaşları, ΔP'yi ventilatör kaynaklı akciğer hasarının (VILI) ana belirleyicisi olarak tanımladı ve ventilatör parametresini, özellikle ΔP değerleri >14 cm H2O'da, mortaliteyle en güçlü şekilde ilişkili olarak tanımladı [1][3]. Akciğer hasarını en aza indirmenin bir yolu olarak ΔP'yi hedeflemek, hasta sonucunu iyileştirmek için makul bir yaklaşım gibi görünmektedir.
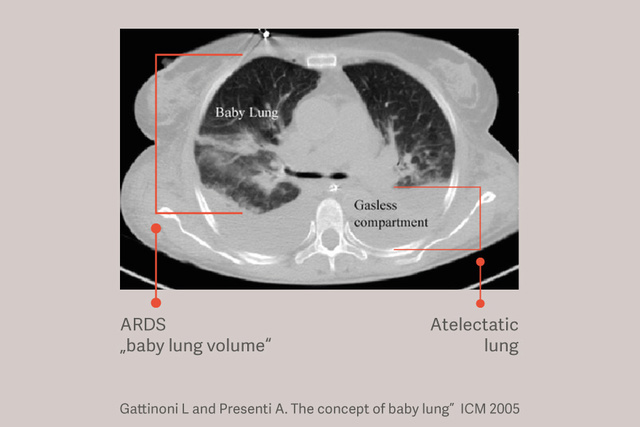
Tidal hacim 6 ml/kg PBW koruyucu
ARDS'li hastalarda bağımlı atelektazi vardır ve bu atelektazi, "güvenli" tidal hacimler kullanılırken bile tidal ventilasyon için kullanılabilen akciğerin boyutunu azaltarak ve akciğer stresini artırarak mekanik ventilasyon sırasında akciğer hasarını şiddetlendirir.[6]
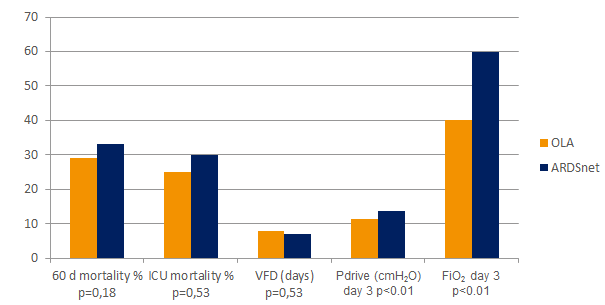
Açık Akciğer Yaklaşımı (OLA)
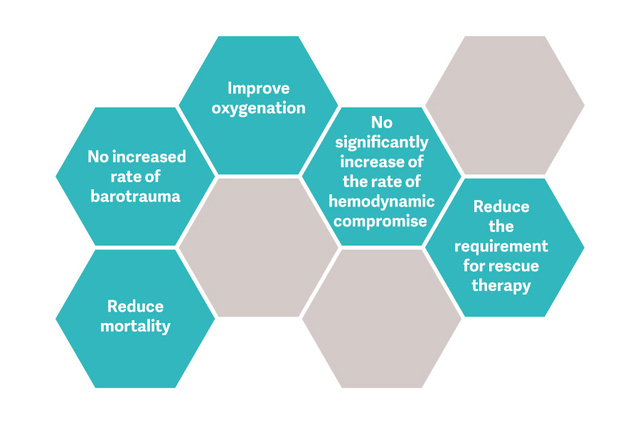
Akciğer alımı manevraları ve PEEP titrasyonu dahil Açık Akciğer Yaklaşımı (OLA), akciğer hasarını azaltırken oksijenasyonu önemli ölçüde iyileştirebilir.[2] [6] OLA denemesinde oksijenasyon ve sürüş basıncı, mortalite, ventilatörsüz günler veya barotravma üzerinde zararlı etkiler olmaksızın iyileştirildi [7]. Bu deneme aynı zamanda, yerleşik ARDS'li hastalar için bildirilen en düşük ölüm oranlarından birini gösterdi: %25.
Grafik referans [7]
Akciğer açma manevralarında (RM) değer söz konusu mu?
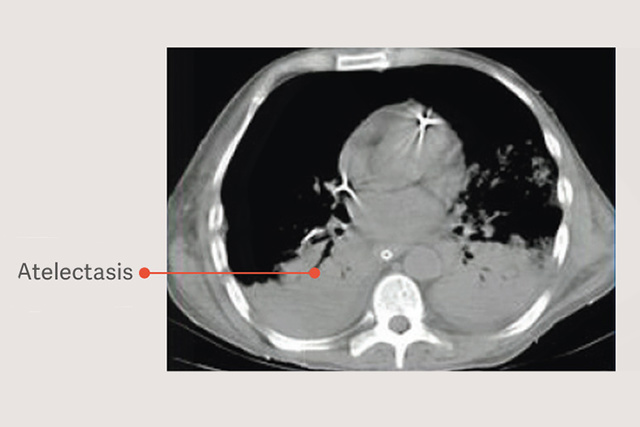
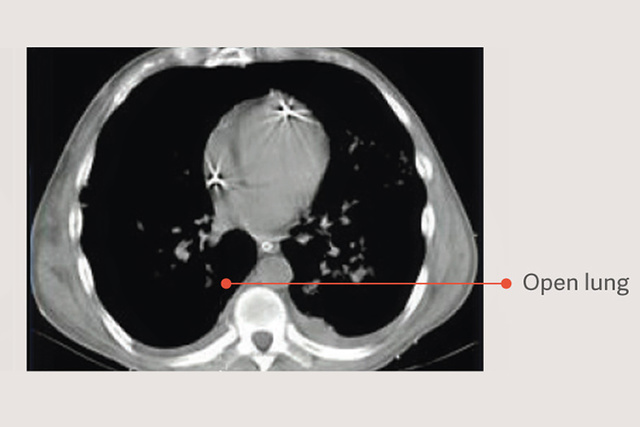
Ventilasyon stratejilerindeki akciğer açma manevraları
RM'li ve RM'siz mekanik ventilasyon stratejilerini karşılaştıran randomize çalışmaların yakın tarihli bir sistematik incelemesi ve meta-analizi, RM'lerin güvenli ve iyi tolere edildiğini gösterdi [8].
Optimum inspirasyon eforunu sürdürün ve diyaframı koruyun
Edi İzleme
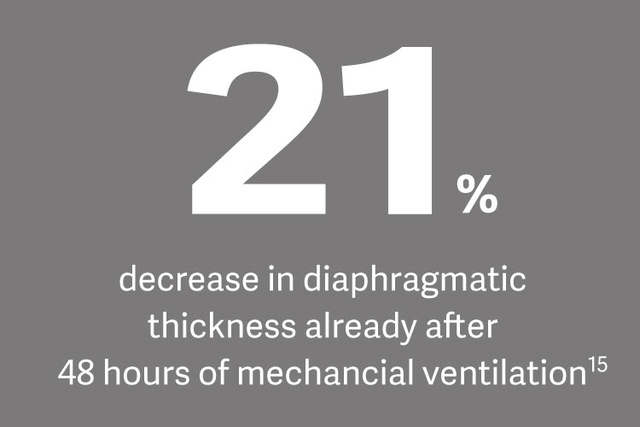
Kullanılmayan atrofinin önlenmesi ve yüksek solunum çabası, diyaframın fizyolojik yüklenmesini hedeflemek için bir yöntem olarak Edi izlemenin önerildiği diyafram koruyucu mekanik ventilasyonun temel taşıdır. [14]
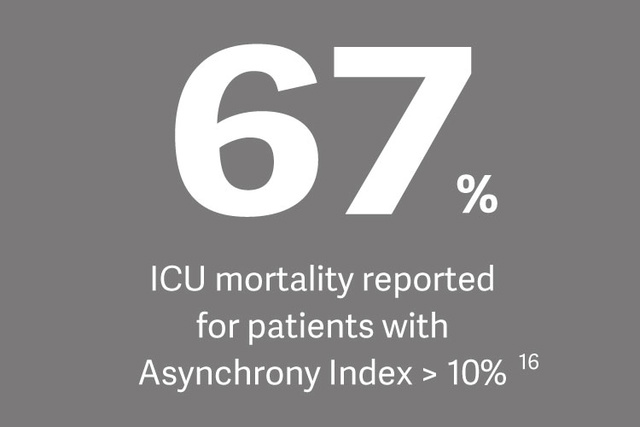
Klinik etki
Dr. Ewan Goligher, konuyla ilgili yakın tarihli bir çalışmaya atıfta bulunarak, diyafram zayıflığının makineden ayırma zorluğu, uzun süreli makinede kalma ve hastane mortalitesi risklerini önemli ölçüde artırdığını belirtiyor.
