Создание условий ухода будущего
Интенсивную терапию ждут большие перемены. С более масштабируемой инфраструктурой. С более эффективными рабочими процессами. И еще более благоприятными условиями для пациентов и персонала. Компания Getinge вносит свой вклад, создавая инфраструктуру, терапевтические решения и услуги, направленные на то, чтобы принципиально повысить оперативность и надежность интенсивной терапии. Мы помогаем больницам по всему миру создавать решения для самых распространенных проблем в области интенсивной терапии: медицинские учреждения «под ключ», мобильные отделения интенсивной терапии или современные персонализированные методы лечения.
Присоединяйтесь к нам, чтобы двигаться вперед.
Острый респираторный дистресс-синдром (ОРДС)
ОРДС характеризуется высоким показателем смертности, а также сложностью при диагностике и лечении.
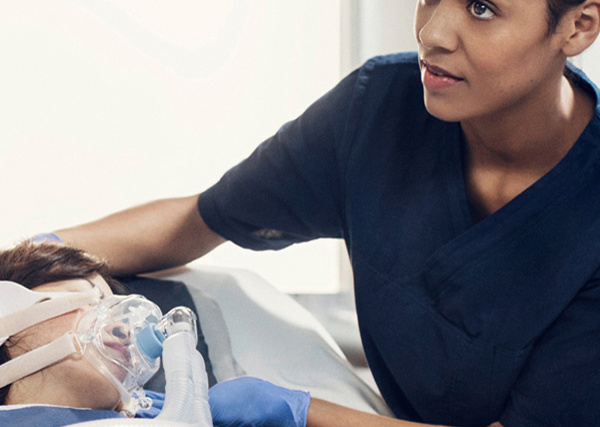
Тишина и покой в ОРИТ
ОРИТ может представлять собой чрезвычайно стрессовое и некомфортное окружение как для пациентов, так и для членов их семей и врачей.
Кардиогенный шок
Для улучшения исхода при кардиогенном шоке необходима ранняя диагностика этого состояния.

Свобода выбора решений для ОРИТ: виртуальная больница Getinge
Вы когда-нибудь задумывались о том, как технологии развиваются, реагируют и работают все вместе в условиях больницы? Инновационная виртуальная больница Getinge позволяет вам свободно перемещаться по медицинскому учреждению, изучая наиболее важные для вас аспекты. Можно перемещать предметы, поворачивать их для получения полного представления или щелкать по ним для получения подробной информации о продукте. Это лучшее, что может быть доступно, — помимо реального посещения больницы.
Компания Getinge предлагает широкий ассортимент продуктов и услуг для поддержки персонала больницы и усовершенствования лечения пациентов. Независимо от того, интересуетесь ли вы оборудованием, программным обеспечением или капитальным ремонтом вашего учреждения, в виртуальной больнице Getinge вы найдете подробную информацию о продуктах в более широком контексте.
Используйте этот инструмент, чтобы узнать, как компания Getinge может оптимизировать рабочие процессы и повысить качество лечения пациентов.
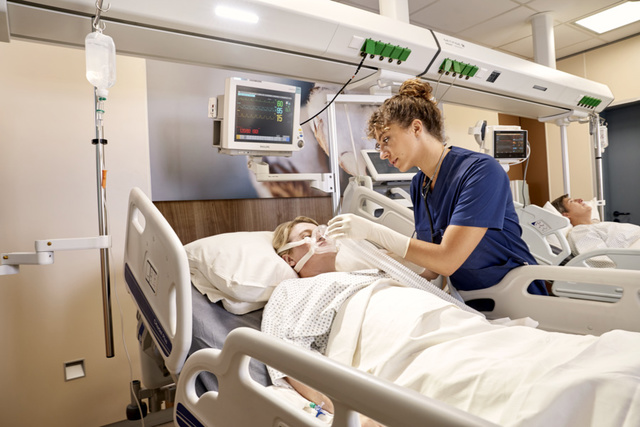
Эффективные рабочие процессы в окружении, способствующем выздоровлению
Загроможденное пространство в ОРИТ способствует повышению уровня стресса у пациентов, членов их семей и персонала. Модули чистых помещений Getinge IN2 для ОРИТ в сочетании с комплексными решениями по планированию обеспечивают оптимальные рабочие процессы для оптимизации помощи пациентам. Выбирайте из широкого спектра материалов, цветов и изображений, чтобы создать комфортную атмосферу, способствующую выздоровлению.
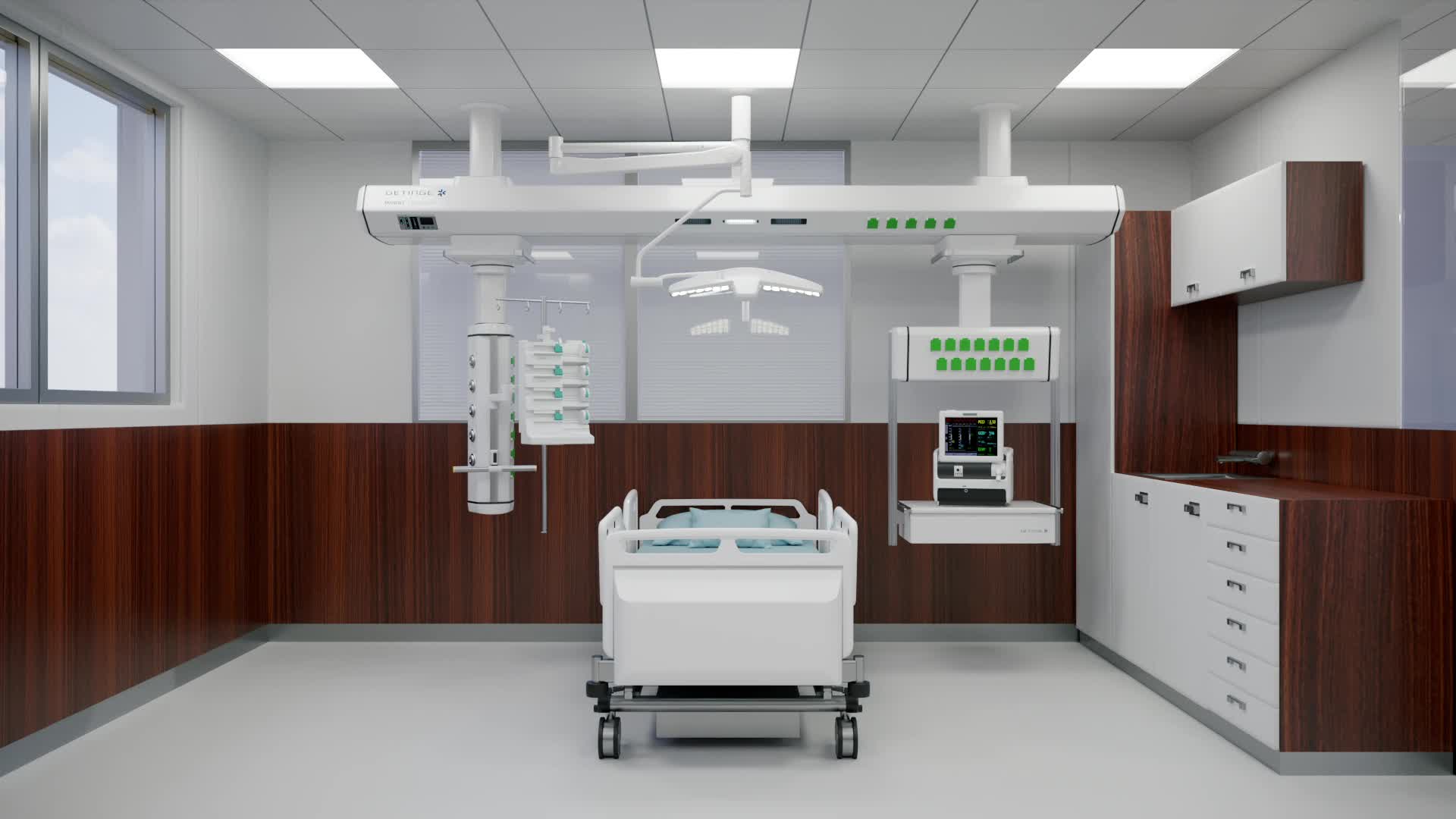
Горизонтальные решения на высоте для вашего ОРИТ
Компания Getinge разработала горизонтальное решение, учитывающее архитектурные ограничения: Maquet Moduevo Bridge. Этот экономичный и компактный потолочный модуль улучшает взаимодействие между медработником и пациентом на всех уровнях благодаря тому, что все необходимое находится под рукой.
Откройте для себя наши продукты
Найдите продукты и решения, подходящие именно вам