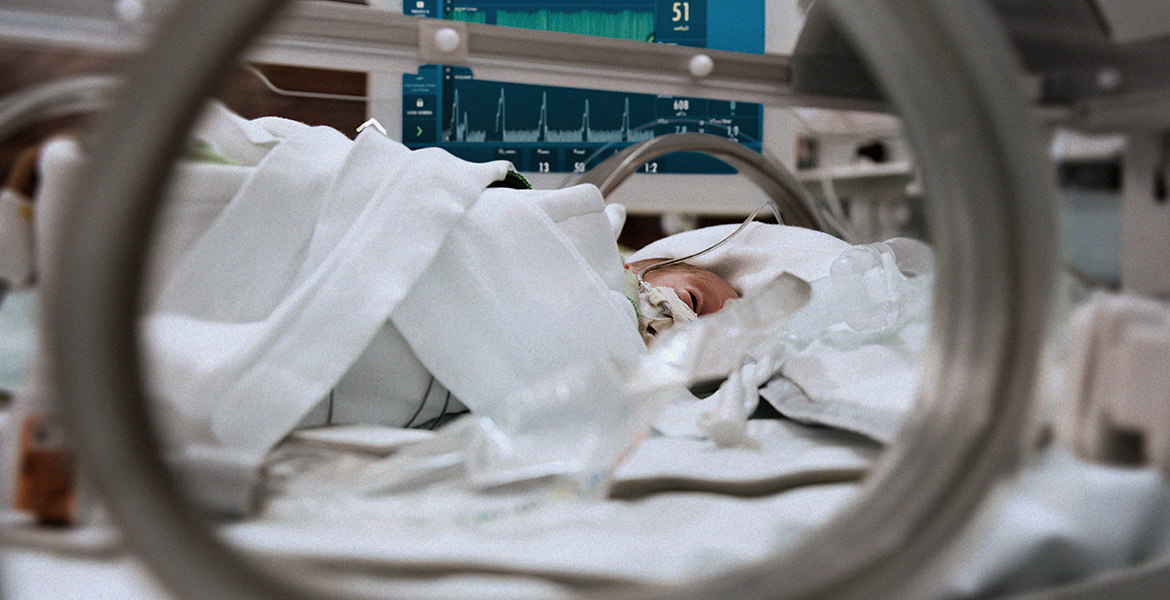
Sabina Checketts kam 12 Wochen zu früh zur Welt und hatte eine Überlebenschance von nur 50 %. Heute ist sie erwachsen, Ärztin für Neonatologie und nutzt modernste Technologien, um die Behandlungsergebnisse für Frühgeborene zu verbessern. Eine dieser von Getinge entwickelten Technologien hilft Babys, die beatmet werden, leichter und natürlicher zu atmen, und wird nun auch zunehmend bei Erwachsenen eingesetzt. Diese Entwicklung ist Teil einer stillen Revolution in der Intensivpflege.
Wenn Sabina Checketts ihre Hand auf eine bestimmte Weise hält, sieht man die winzige Narbe auf dem Handrücken, die wie eine Weltraumrakete aussieht. Sie hat die Narbe in den ersten Tagen ihres Lebens erhalten, während ihres unsicheren Überlebenskampfs, nachdem sie nach nur 28 Schwangerschaftswochen geboren wurde ‒ 12 Wochen zu früh. Ihre Rakete und einige andere kleine Narben sind Spuren von Schläuchen, die in ihren kleinen, schwachen Körper eingeführt wurden, um sie am Leben zu erhalten.
Ich zeige sie den Eltern nicht, aber für mich sind sie wie Ehrenabzeichen, weil ich überlebt habe.

Die Eltern, die sie damit meint, sind die Eltern ihrer Patient/-innen. 33 Jahre nach ihrem eigenen Frühstart ins Leben arbeitet Checketts nun selbst als Neonatologin. Sie nutzt heute stark verbesserte Technologien und Techniken, um bessere Ergebnisse für andere Frühgeborene zu erzielen – und um deren Eltern mehr Hoffnung zu geben.
Bei dem Kampf von besonders anfälligen Frühchen ums Überleben ist einer der kritischsten Faktoren etwas, worüber die meisten Menschen überhaupt nicht nachdenken ‒ die Atmung. Ein entscheidender Fortschritt in der Neonatalogie ‒ der auch erhebliche Auswirkungen auf die Intensivpflege von Erwachsenen hatte ‒ war die Entwicklung von besseren Beatmungsgeräten.
„Eine der größten Herausforderungen bei Frühchen ist die Beatmung“, sagt Sabina Checketts. „Ihre Lungen sind kurz nach der Geburt ziemlich steif, weil sie so unreif sind. Sie sind sehr schwach.“
Das Beatmungsgerät, das Checketts geholfen hat zu überleben, ist weit entfernt von dem, was sie heute sieht, wenn sie Frühgeborene behandelt. „Wir sind von einer Art der Beatmung, bei der man für das Baby geatmet hat, übergegangen zu einer Art der Beatmung, bei der man auch mit dem Baby atmen kann“, erklärt sie.
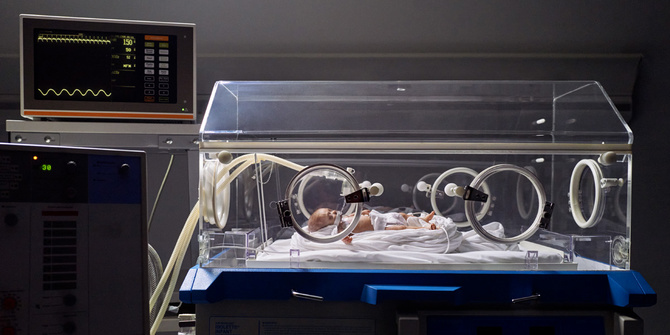
Eine Beatmungstechnik, die „mit dem Patienten atmet“, ist die sogenannte NAVA (Neurally Adjusted Ventilatory Assist, neural regulierte Beatmungsunterstützung), die von Getinge entwickelt wurde, einem weltweit führenden Unternehmen auf dem Gebiet der Intensivpflegetechnologien für Neugeborene und Erwachsene.
Vor NAVA war die Beatmungstechnologie so weit gekommen, dass ein Sensor im Beatmungsschlauch einen Alarm ausgelöst hat, wenn ein Baby einatmen wollte, woraufhin die Maschine es mit Sauerstoff versorgt hat. Das hatte jedoch eine zeitliche Verzögerung zur Folge und dazu geführt, dass die Maschine manchmal keinen Sauerstoff bereitgestellt hat, wenn die Lunge ihn forderte, oder aber Sauerstoff in eine zarte Lunge gepumpt hat, die dafür nicht bereit war – ein Problem, das durch die Tendenz Frühgeborener, kurze, schnelle und auch ungleichmäßige Atemzüge zu machen, noch verstärkt wurde.
„NAVA ist eine Chance, es ein wenig besser zu machen“, sagt Sherry Courtney, Direktor für klinische Forschung auf dem Gebiet der Neonatologie, die seit den 1980er-Jahren mit Frühgeborenen arbeitet. „Das Zwerchfell ist ein Muskel. Wenn es sich zusammenzieht, sind wir bereit zu atmen. Wenn es sich entspannt, können wir ausatmen. NAVA erfühlt die Atmung mit einem Katheter, der in den Magen eingeführt wird und dort nahe des Zwerchfells ruht.“

Elektroden am Katheter erkennen ein Zusammenziehen des Zwerchfells und geben nahezu verzögerungsfrei ein Signal weiter, dass der/die Patient/-in einen Atemzug machen will. Synchron dazu versorgt das Beatmungsgerät den/die Patient/-in mit Luft. Und wenn die Elektroden erkennen, dass das Zwerchfell sich nicht mehr zusammenzieht, ermöglicht das Beatmungsgerät ein Ausatmen.
„NAVA bietet nur ein wenig Unterstützung, angepasst an die eigene Atmung. Der/Die Patient/-in kann so atmen, wie er/sie selbst will. Tiefe Atemzüge, flache Atemzüge, lange Atemzüge, kurze Atemzüge, größere Atemvolumen, kleinere Atemvolumen. Das ist die Art, wie Menschen atmen“, sagt Courtney. „NAVA ermöglicht all das und stellt zudem sicher, dass alles auf das Atemmuster abgestimmt ist. Es ist also eine sehr nützliche Beatmungsform, da es den Komfort der Patient/-innen verbessert.“ [7] [8]
Courtney erzählt, sie habe beobachtet, dass viele Babys, die auf ein NAVA-Beatmungsgerät umgestellt wurden, nahezu unmittelbar entspannter waren und weniger Anzeichen von Nervosität zeigten. Sie haben einen niedrigeren Sauerstoff-, Druck und Volumenbedarf. Die Babys können sich besser erholen und ihre Energie auf die wichtigste Sache in ihrem Leben als Frühchen konzentrieren: zu wachsen.
Wir haben unsere Station in zunehmendem Maße auf NAVA umgestellt, weil es den Babys anscheinend gut tut.
In den USA weniger bekannt ist, dass NAVA ebenfalls für Erwachsene zugelassen ist, und dass die Funktionen, die für den Erfolg dieser Technologie bei Neugeborenen stehen, auch gut bei Erwachsenen eingesetzt werden können. Erwachsene, die beatmet werden, haben im Allgemeinen ein funktionales Zwerchfell, das aber rasch schwächer wird, wenn eine Maschine zu lange das Atmen übernimmt. Laut Miray Kärnekull, Medical Director bei Getinge, werden diese fortschrittlichen Beatmungstechnologien wie NAVA in Europa regelmäßig bei erwachsenen Patient/-innen eingesetzt, um die Aktivität der Zwerchfellmuskulatur der Patient/-innen zu erhalten.

„Bei konventionellen Beatmungsmodi erfolgt kein Monitoring der Zwerchfellaktivität. [1] [2] Man hat also keinen Einblick, was dort vor sich geht“, sagt Kärnekull. Wenn man beispielsweise zu viel Luft in die Lunge zwingt, wird der Atemantrieb unterdrückt und das Zwerchfell geschwächt. Dies kann Probleme verursachen, wenn die Zeit gekommen ist, den/die Patient/-in vom Beatmungsgerät zu entwöhnen. [3] [4]
Zusätzlich zur Unterstützung der Erhaltung des Zwerchfelltonus hat die Synchronisierung durch ein NAVA-Beatmungsgerät zur Folge, dass die Patient/-innen nicht gegen das Beatmungsgerät ankämpfen. Um das zu verhindern, benötigen Erwachsene in der Regel eine tiefe Sedierung. Mit NAVA kann der Einsatz von Sedativa reduziert werden, was eine frühere Entwöhnung mit weniger Komplikationen ermöglicht. [5] Das ist tatsächlich eine bahnbrechende Technologie. Dank NAVA haben Ärzt/-innen die Möglichkeit, nicht nur die Beatmung, sondern auch den Entwöhnungsprozess bei erwachsenen Patient/-innen individuell anzupassen.[6]
In einer vor Kurzem durchgeführten multizentrischen, randomisierten kontrollierten Studie kam man zu dem Ergebnis, dass Patient/-innen mit akutem Atemversagen mit NAVA signifikant kürzere Zeiträume auf das Beatmungsgerät angewiesen waren und weniger Extubationsfehler zu verzeichnen waren, als dies bei der konventionellen lungenprotektiven Beatmung der Fall war“ [9].
Die NAVA-Technologie ist jedoch nur eine Form der Verbesserung der Beatmungsgeräte. Fortschritte bei den Maschinen selbst und der in ihnen zur Anwendung kommenden Software haben eine zunehmende Personalisierung ermöglicht. Beatmungsgeräte für die Intensivpflege können nun exakt auf die individuellen Bedürfnisse eines/einer jeden Patient/-in abgestimmt werden. Dr. David A. Kaufman, Spezialist für Lungen- und Intensivmedizin an der NYU School of Medicine in New York, sagt, dass fortschrittliche Geräte wie diejenigen von Getinge in der Lage sind, sehr viel mehr Informationen über den Zustand des/der Patient/-in zu übermitteln.
„Die fortschrittlichen Beatmungsgeräte des Jahres 2020 für die Intensivpflege geben uns Flexibilität, vermitteln uns Informationen, bieten uns tolle Möglichkeiten zur Datenerhebung, und zwar auf der Basis von Momentaufnahmen und äußerst raffinierten Interaktionen zwischen Patient/-in und Beatmungsgerät“, so Kaufman. „Und das bedeutet auch, dass es uns hilft, unsere Maßnahmen an Individuen anzupassen, auf eine sehr, sehr anspruchsvolle Weise. Wir möchten sicher sein, dass wir den Bedürfnissen eines/einer jeden einzelnen Patient/-in möglichst exakt gerecht werden können, und die heutigen, erstklassigen Beatmungsgeräte geben uns die Instrumente an die Hand, dies zu tun.“

Es gibt jedoch medizinische Notfälle, die sogar für die fortschrittlichsten Beatmungsgeräte zu kompliziert und akut sind. In diesen Fällen kommt eine andere technologische Entwicklung zum Einsatz, um die Beatmung zu unterstützen. Diese Technik, der sogenannte Extrakorporale Life Support (ECLS), simuliert die Funktion einer Lunge oder eines Herzens, die/das nicht mehr arbeitet.
„Im Grunde entnehmen wir Blut aus einer der großen Körpervenen“, sagt Kaufman. „Wir lassen es durch eine Kammer laufen, in der wir das Kohlendioxid entfernen und es mit Sauerstoff anreichern können. Dann wird das Blut über eine andere Vene zurückgeleitet.“
Die extrakorporalen Techniken und Technologien wurden in den 1960er-Jahren entwickelt, um kardiopulmonale Bypass-Operationen zu erleichtern. Seitdem wurden sie so weit verfeinert, dass sie auf der ganzen Welt vermehrt eingesetzt werden. Als Reaktion darauf hat Getinge, ein führender Hersteller von Ausrüstung für die extrakorporale Lebenserhaltung, seine Investitionen und Produktionskapazitäten für Komponenten gesteigert, um mit der Nachfrage Schritt halten zu können.
ECLS schafft in erster Linie eine Möglichkeit, um sich in höchst kritischen Situationen wie einem Multiorganversagen Zeit zu verschaffen und das Blut mit Sauerstoff anzureichern, ohne dabei die Lunge zu schädigen, damit die Ärzte und Ärztinnen eruieren können, wie der/die Patient/-in gerettet werden kann. Die Technik bietet zudem ein Einsatzpotenzial bei Traumata, während der Wartezeit auf eine Organspende oder bei der Behandlung des Akuten Atemnotsyndroms, wenn ein Beatmungsgerät schaden könnte.
„Es gibt Situationen, in denen die Lunge eines Menschen so geschädigt ist, so nass, so schwer, so rigide, dass ein mechanisches Beatmungsgerät das Gas mit einer sehr hohen Kraft einbringen muss“, sagt Kaufman.
ECLS ermöglicht es uns, sicherzustellen, dass wir – zusätzlich zur bereits bestehenden Grunderkrankung des Patienten – keine weitere Schädigung hervorrufen.
Diese hochtechnologischen medizinischen Verfahren gehören zu den Entwicklungen, die die Ausübung der Intensivmedizin durch Ärzte/Ärztinnen verändern. Das erweiterte Monitoring stellt bedeutend mehr Echtzeit-Daten bereit, als dies jemals zuvor möglich war. Der Datenfluss und die vermehrt eingesetzte Künstliche Intelligenz stellen zudem kontextabhängige Informationen bereit. Die stärker ausgeprägte Fähigkeit der Maschinen zur gegenseitigen Kommunikation kann die Belastung des Personals verringern und den Pflegekräften vermehrt die Möglichkeit geben, ihren Fokus besser auf die im jeweiligen Moment bestehenden Bedürfnisse des/der Patient/-in zu richten.
Durch diese beeindruckenden Fortschritte konnten Ärztinnen wie Sabina Checketts sogar noch mehr Erfolgsgeschichten feiern. Checketts hatte sich bereits zu einem frühen Zeitpunkt im Leben entschieden, Ärztin zu werden, nämlich als ihre Mutter auf der Straße auf einen Mann zeigte, der auf dem Weg ins Krankenhaus war, und sagte: „Das ist der Arzt, der dein Leben gerettet hat.“ Diese Erfahrung motiviert sie, als eine positive Kraft für die Familien und die Babys, die sie behandelt, zu agieren.
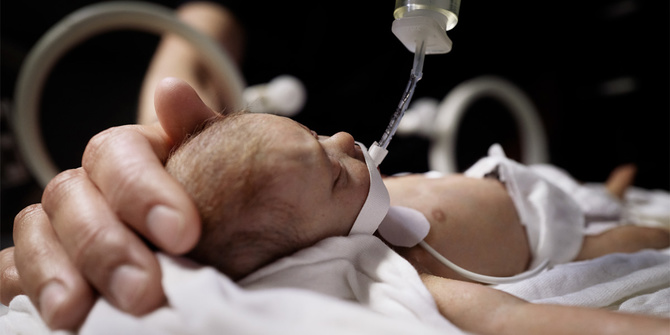
„Wenn ich mit Eltern darüber spreche, dass ich auch ein Frühchen war, dann sind sie immer etwas überrascht, manchmal sogar schockiert. Ach, und jetzt sind Sie Ärztin“, sagt sie. „Ich denke, dass es eine gute Möglichkeit ist, ihnen zu zeigen, dass eine Frühgeburt für Kinder keine Einschränkung bedeutet, was sie mal werden können.“
„Ich meine, die Fortschritte, die wir allein in den letzten 10, 15, 20 Jahren gemacht haben, bedeuten, dass wir viel bessere Ergebnisse als früher erzielen können. Mich zu sehen, eine Ärztin, die noch vor dieser Entwicklung geboren wurde, gibt ihnen eine gewisse Hoffnung und zeigt ihnen die Möglichkeiten auf, denke ich.“