
Wczesna ochronna wentylacja mechaniczna jest kluczem do wyników przy ARDS
Badanie Lungsafe wykazało, iż wentylacja ochronna nie jest stosowana w sposób konsekwentny, co odzwierciedla zapotrzebowanie na bardziej dostępne i skuteczne narzędzia do identyfikacji narażonych płuc [1]. To ważne badanie wykazało, iż ARDS jest niewłaściwie rozpoznawany, nieprawidłowo leczony i nadal wiąże się z wysoką śmiertelnością.
Jak zapobiegać nadmiernym dynamicznym obciążeniom płuc i urazom przepony?
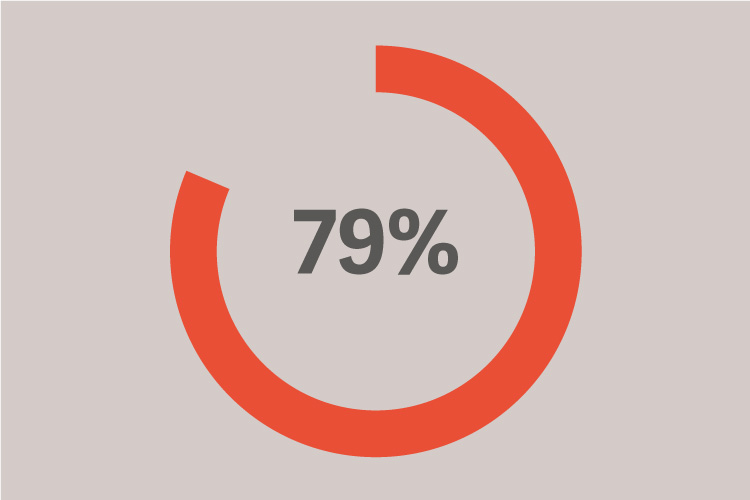
U pacjentów z ARDS rozwinęła się w ciągu pierwszych 48 godzin prowadzenia wentylacji inwazyjnej.
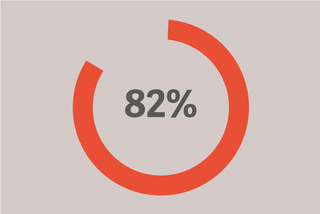
Uzyskano PEEP wynoszące poniżej 12.
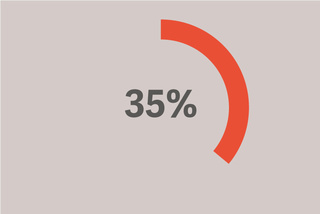
Uzyskano objętość oddechową powyżej 8 ml/kg PBW.
Cierpi na osłabienie przepony powiązane ze słabymi wynikami leczenia.
Patrz [1]
Wentylacja ochronna płuc i przepony
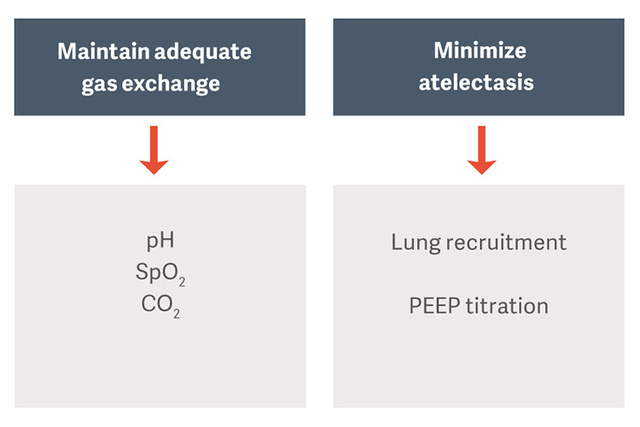
Celem wentylacji mechanicznej u chorych z ARDS jest utrzymanie wymiany gazowej przy jednoczesnym unikaniu powikłań, takich jak uszkodzenia płuc wywoływane stosowaniem respiratora (VILI), zapalenia płuc związane z wentylacją (VAP), czy dysfunkcja przepony wywołana wentylacją (VIDD). [2]
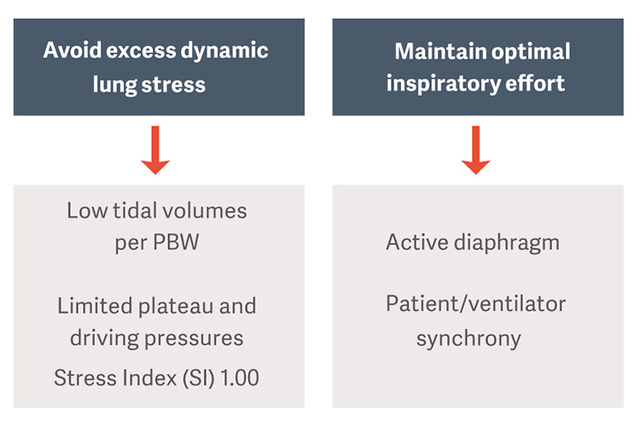
Strategie wentylacji ochronnej proponowane jako standard opieki zalecają stosowanie małych objętości oddechowych w przeliczeniu na przewidywaną masę ciała (PBW) oraz ograniczonego ciśnienia plateau i napędowego w celu zmniejszenia urazów płuc spowodowanych wentylacją (VILI) [3].
Terminowe rozpoznanie i szybkie zastosowanie wentylacji ochronnej może okazać się istotne dla maksymalnego zmniejszenia śmiertelności na oddziałach intensywnej terapii u chorych cierpiących na ARDS [4].
Dlaczego ciśnienie napędowe?
Ciśnienie napędowe (ΔP) stanowi pośredni pomiar obciążenia płuc. Jest ono definiowane jako stosunek objętości oddechowej względem całkowitej podatności układu oddechowego (ΔP = VT/CRS) i może być rutynowo obliczane dla pacjentów, którzy nie podejmują wysiłku wdechowego w postaci ciśnienia plateau minus PEEP (ΔP = Pplateau - PEEP).
Amato i inni określili ΔP głównym determinantem urazów płuc spowodowanych wentylacją (VILI), a parametr respiratora jako najsilniej powiązany ze śmiertelnością, zwłaszcza przy wartościach ΔP >14 cm H2O [1][3]. Targetowanie ΔP jako środka minimalizującego uszkodzenia płuc wydaje się być rozsądnym podejściem do poprawy wyników leczenia pacjentów.
Ochronna objętość oddechowa 6 ml/kg PBW
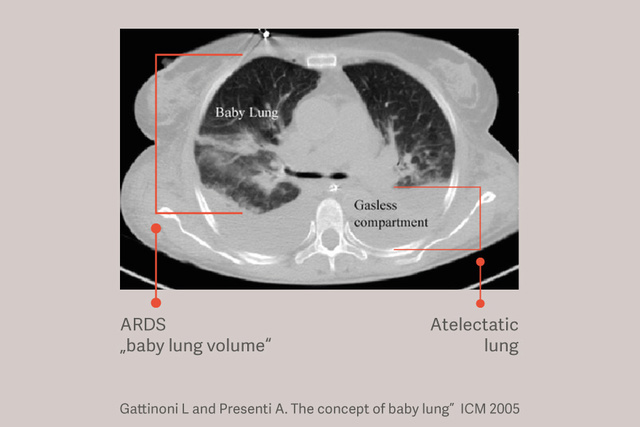
Pacjenci z ARDS cierpią również na niedodmę zależną, która zwiększa uszkodzenia płuc podczas wentylacji mechanicznej poprzez zmniejszenie obszaru płuc dostępnego dla wentylacji oddechowej i zwiększenie obciążenia płuc, nawet w przypadku stosowania „bezpiecznych” objętości oddechowych.[6]
Metoda protekcyjnej wentylacji płuc (OLA)
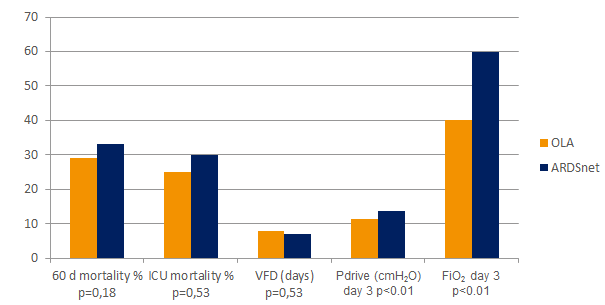
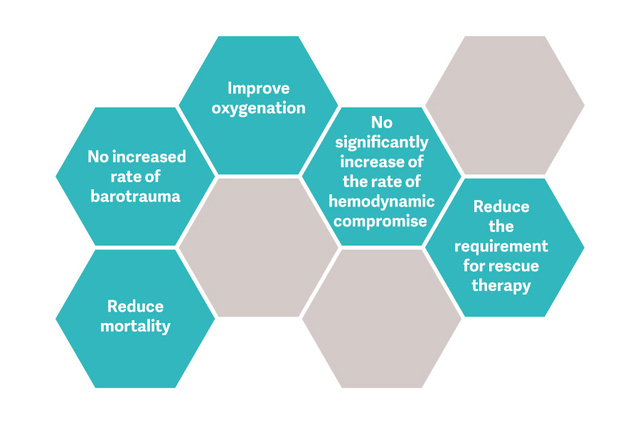
Metoda protekcyjnej wentylacji płuc (OLA), obejmująca manewry rekrutacji płuc i miareczkowania PEEP posiada potencjał radykalnej poprawy natlenienia wraz z jednoczesnym zmniejszeniem uszkodzeń płuc.[2] [6] Podczas badania OLA saturacja i ciśnienie napędowe uległy poprawie, bez szkodliwego wpływu na śmiertelność, liczbę dni bez podłączonego respiratora oraz barotraumę [7]. Badanie to wykazało również jeden z najniższych zgłaszanych wskaźników śmiertelności w przypadku pacjentów z ustalonym ARDS: 25%.
Odnośnik graficzny [7]
Czy manewr rekrutacji płuc (RM) niesie za sobą jakąkolwiek wartość?
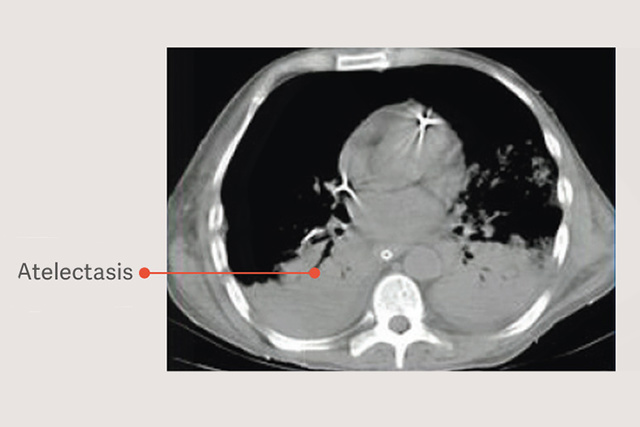
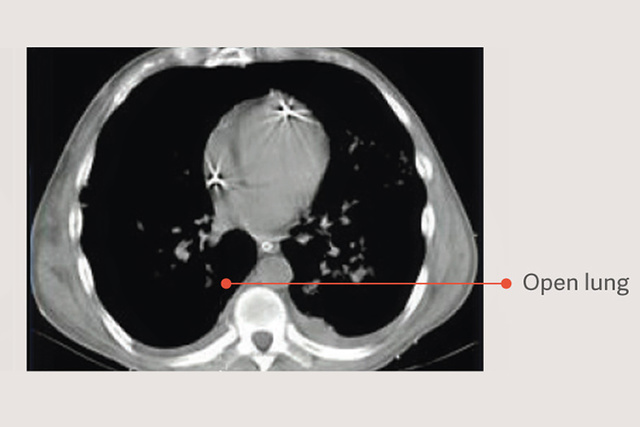
Manewry rekrutacji w strategiach wentylacji
Ostatni przegląd systematyczny i metaanaliza badań randomizowanych porównujących strategie wentylacji mechanicznej z RM-ami i bez wykazały, iż RM-y są bezpieczne i dobrze tolerowane [8].
Utrzymanie wysiłku wdechowego na optymalnym poziomie i ochrona przepony
Dlaczego warto stosować ochronę przepony?
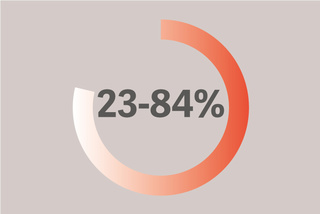
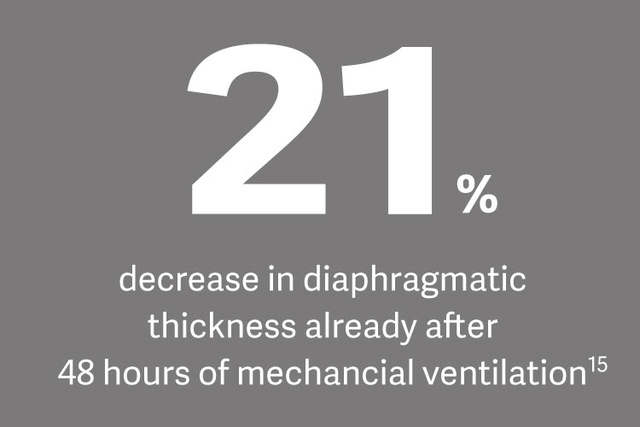
U pacjentów z oddziałów intensywnej terapii (23-84%) występuje osłabienie przepony, które może wpływać na niekorzystne wyniki leczenia [12]. 29% pacjentów boryka się z problemami związanymi z odłączeniem z powodu dysfunkcji przepony, co z kolei wydłuża czas wentylacji mechanicznej nawet o 16 dni [13].
Monitorowanie Edi
Zapobieganie zanikowi spowodowanemu bezczynnością i dużemu wysiłkowi oddechowemu stanowi podstawę wentylacji mechanicznej chroniącej przeponę, w której monitorowanie Edi jest proponowaną metodą ukierunkowaną na fizjologiczne obciążanie przepony. [14]
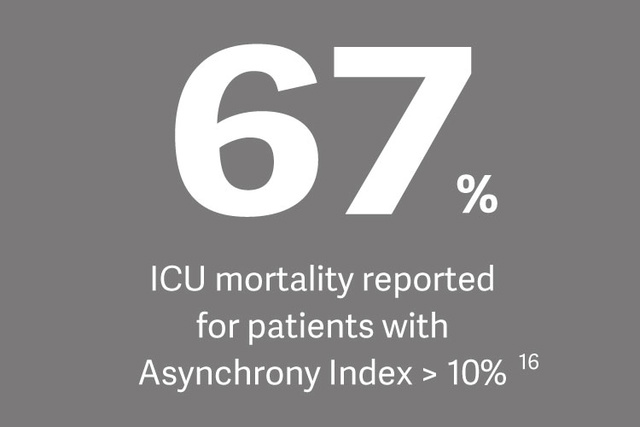
Wpływ na wyniki badań klinicznych
Dr Ewan Goligher odwołując się do ostatnich badań w tym temacie, stwierdził, iż osłabienie przepony znacznie zwiększa ryzyko występowania trudności związanych z odzwyczajaniem, przedłużającym się odzwyczajaniem i śmiertelnością szpitalną.
